
Kadınlar arasında en sık rastlanan kanser türü, meme kanseridir. Kadınlarda görülen tüm kanserlerin yüzde 16’sını oluşturan meme kanseri, önceleri gelişmiş ülkelerin hastalığı olarak kabul edilirken günümüzde gelişmekte olan ülkelerde de görülme sıklığını artırıyor. Tüm dünyada yılda 1 milyon kişi meme kanserine yakalanıyor ve bunun 580 bini gelişmiş ülkelerde görülüyor.

Meme kanseri ne kadar erken evrede yakalanırsa tedavi şansı o kadar yüksektir. Kabul gören tedavi, kanserli dokunun cerrahi yoldan çıkarılmasıdır. Kanserin evresine ve operasyonun şekline göre cerrahi tedaviye radyoterapi ( şua, ışın ) ve kemoterapi (ilaç) eklenebilir.
Meme Kanseri erken teşhis ile tedavinin gücü belirgin yükselmektedir.

Meme kanseri kadınların korkulu rüyası olmayı sürdürmesine rağmen tedavide özellikle son 10 yılda kat edilen mesafeler, başarılar ve alınan müthiş sonuçlar, hem biz doktorların hem de siz hastaların yüzünü güldürüyor ve güldürmeye devam edecek. Ama yine de amaç önce “korunma” sonra da “erken tanı” olmalı. Bu kesin!
Konu korunma olunca Prevention dergisinde yayınlanan bir yazıyı size aktarmam lazım. Bence bu yazı mutlaka kesip saklanmalı ve iki-üç ayda bir “hatırlamak için” tekrar tekrar okunmalı. İşte o yazı…
Bazı kadınların meme dokusu daha yoğundur. Bazılarının ise büyük memeleri olmasına rağmen içerdiği yağ doku çok ama meme dokusu pek azdır.
Yapılan incelemeler gösteriyor ki, meme dokusu yoğun ve fazla olan kadınların kanser riski diğerlerine göre 6 kat fazladır. Yoğun meme dokunuzu değiştiremezsiniz ama standart mamografi ile yetinmeyip daha ileri tetkikler yaptırmak elinizde.
Egzersiz yapmak her şeyden önce kilonuzu korumanıza destek olur, yağlanmanızı engeller. Yağ doku çoksa kanser riski de çoktur. Çünkü meme kanserinin tetikçisi olan östrojen menopozdan önce yumurtalıklarda üretilir, menopozdan sonraysa yağ dokudan salınır. Haftada üç gün 1-2,5 saat arasında tempolu yürüyüş yapan bir kadının meme kanseri riski yüzde 18 azalır.
Meme kanserlerinin yüzde 5-10’u kalıtımsaldır. Üstelik de yalnızca anne tarafı değil, baba tarafı da aynı oranda risk içerir. BRCA1 ve 2 gibi genlerin varlığı, meme kanseri riski açısından çok önemlidir. Aile öykünüzü bilirseniz bu tür ileri tetkikleri isteyebilecek bilgiye ulaşırsınız. BRCA gen mutasyonu olan kadınlarda kanser olasılığı diğerlerinden 5 kat fazladır.
Şaşırtıcı ama mamografi kanser riskini artırır. Çünkü mamografide kullanılan iyonize radyasyon, hücrelerde DNA mutasyonlarına yol açar. Elbette söylediğimiz şey mamografi çektirmeyin demek değildir. Ancak gereklilik konusu hep gündemde tutulmalıdır.
Göğüs bölgesinin ışınlanmasını gerektiren kanser türlerine yakalanan kadınların da meme kanseri riski artar.
Daha yüksek doz, daha erken yaşta tedavi, daha yüksek risk anlamına gelir.
Kadın Sağlığı İnisiyatifi’ne göre uzun süre östrojen-projesteron içeren ilaçları kullanmak, meme kanseri riskini yüzde 24 artırıyor.
Riskiniz olmasa da jinekoloğunuzla birlikte menopozun konfor bozan sıcak basmaları, uykusuzluk, baş ağrısı gibi etkileri için hormon tedavisini planlarken, en düşük doz ve en kısa süreyi hedefleyin.
Amerikan Klinik Beslenme Dergisi, bebeğini ilk 6 ay düzenli emziren kadınların emzirmeyenlerden yüzde 10 daha düşük meme kanseri riski olduğunu bildiren bir çalışma yayımladı.
Emzirdiği sürece yumurtalıkları östrojen üretimini asgaride tutan anneler, adet de görmediğinden vücutlarının östrojene maruz kaldığı süre daha kısa oluyor.
Harvard’lı araştırmacıların son yayınlarından birinde, karotenoid içeren gıdaları çok tüketen kadınların diğerlerinden yüzde 19 daha düşük meme kanseri riski taşıdığı belirtiliyor.
Havuç, yeşil yapraklı besinler, kırmızı biber gibi gıdalarda bolca bulunan karotenoid gibi, karnabahar, brokoli ve lahanada depolanan sülforafan, domatesin aklımıza ilk getirdiği madde olan likopen de önemli kansersavar antioksidanlardır.
Özellikle daha saldırgan ve ciddi seyirli olan östrojen reseptörü negatif meme kanserlerinde, bu antioksidanlar vücudu savunur. Alkol ise kullananın meme kanseri riskini kullanmayana göre 1,5 kat artırıyor.
Amerikan Kanser Cemiyeti’ne göre erken teşhis edilip tedavisi planlanan meme kanserlerinin 5 yıllık sürvi oranları yüzde 99 daha yüksektir.
Meme kanseri taramalarının ilk basamağı olan klinik muayene ve görüntülemelerin de başlangıcı olan ultrason ve mamografi sıklığı için farklı görüşler var.
Koruyucu tıp uzmanları eğer ailenizde meme kanseri yoksa, 50 yaşından itibaren her yıl ya da iki yılda bir klinik muayene ve mamografi öneriyor. Amerikan Kanser Cemiyeti de dahil olmak üzere başka bazı kuruluşlar ise 40 yaşından itibaren mamografiye gerek olduğu görüşündeler.
Hem aile öykünüzde kanser olguları hem de BRCA geniniz varsa, Angelina Jolie gibi hemen radikal bir kararla mastektomi yaptırmak tek seçeneğiniz değildir.
Jinekoloğunuzla sonucu paylaşıp düzenli kontrollerinizi planlayabilirsiniz. Diğer risk gruplarından daha sık ve daha ayrıntılı incelemelerle takip edilebilirsiniz.
Bazı görüşler tomoksifen gibi ilaçları bir tür koruyucu tedavi olarak hemen başlatmayı öneriyor. Son söz doktorunuzun önerileriyle sizin…
Yukarıdaki önlemler aslında her kadının yaşam tarzı olmalı.
Kontrollerin sıklığı ve içeriği ise doktorunuzun önerileriyle sizin alacağınız karardır.
Eğer tamoksifen gibi bir ilaç önerildiyse kullanma süresini de doktorunuzla tartışmalısınız.
Amerikan Klinik Onkoloji Derneği, son yayınlarında tamoksifeni 5 yıl yerine 10 yıl kullananlarda tekrarlama riskinin daha az olduğunu bildirdi.
Sonuç olarak, sağlık kontrollerinizi yalnızca meme kanseri ile sınırlamamalısınız.
Diğer sistemlerinizin de gerekli aralıklarla kontrollerini yaptırmalı ve sonuçları uzmanlarla paylaşıp önerileri uygulamalısınız.
Meme kanseri tedavisi hastalığın evresine, hastanın özelliklerine ve genel sağlığına bağlı olarak tedavi seçenekleri bir veya birden fazlasını içerebilir.
Genellikle kanserle savaşın ilk aşamasıdır. Çoğu hastanın tedavisi kanserli dokunun cerrahi olarak çıkarılması ile başlar. Sentinel lenf (bekçi lenf nodu) biyopsisi yapılarak beraberinde gerekiyorsa koltukaltı lenf bezleri de temizlenir.
Günümüzde meme kanserinin tedavisinde, cerrahi girişimin birkaç farklı uygulaması vardır. Bu uygulamalar temel olarak, memenin alınmadan korunmasına yönelik olanlar ve memenin tümünün çıkartılmasına yönelik olanlar olarak iki ana gruba ayrılmaktadır. Son dönemdeki medikal gelişmeler ışığında sadece kanserli bölgenin çıkarılması ve memenin korunması , koltukaltı lenf bezlerinden ise örnekleme yapılması sayesinde hastalarda benzer başarılı sonuçlar alınabilmekte ve aynı gün evlerine gidebilmektedirler. Memenin tümünün alınması gerektiği durumlarda ise plastik cerrahi teknikler ile yeniden meme rekonstrüksiyonu yapılması mümkündür.
Işın tedavisi, X-ışınlarının (röntgen ışınları), meme bölgesine ve koltuk altına uygulanmasıyla, cerrahi girişimden sonra kalma olasılığı olan kanser hücrelerinin yok edilmesini sağlamak amacı ile yapılır.
En sık kullanılan yöntem harici ışınlama (external beam radiation) yöntemidir. Operasyondan sonra 4-6 hafta süreyle uygulanır. Özel bir lineer akseleratör kullanılmak suretiyle, harici olarak, tüm meme ve bazen de koltukaltı hedeflenerek ışınlanır. Işın genellikle 4-6 hafta boyunca, haftada 5 gün olarak verilir.
Radyoterapinin yan etkileri; Bu tedaviyi gören kadınların çoğu halsizlikten yakınırlar. Memede şişme ve ağırlık hissi ortaya çıkabilir. Tedavi edilen bölgedeki deri, güneş yanığı rengini alabilir. Bu yan etkiler yaklaşık bir yılda kendiliğinden kaybolur. Merkezimizde kullanılan Novalis destekli TrueBeam STx isimli lineer akseleratör ile sağlıklı dokuya minimum oranda zarar verilerek bu yan etkiler en aza indirilir.
Kanser hücrelerini öldürücü ilaçlarla yapılan tedavidir. Bu ilaçlar ağızdan veya damardan verildikten sonra tüm vücuda yayılır. Genellikle, aynı anda birkaç ilaç birlikte verildiğinde daha etkili olduklarından, değişik kombinasyonlar halinde verilirler. Kemoterapi, kürler halinde verilir. 4-6 kür planlanır. Her kür arası yaklaşık 3 haftadır. Bu da toplam 3 ile 5 aylık toplam kemoterapi süresi demektir.
Bazı olgularda yapılan cerrahi tedaviye ek olarak, ilaç tedavisi de eklemek gerekebilir.
Hastalarda cerrahi tedavi sonrası yapılan tetkiklerde, herhangi bir bölgede kanser kalmamış olsa bile, koruyucu önlem olarak bir süre ilaç tedavisi yapılabilir. Bu tedaviye adjuvan kemoterapi denir.
Neoadjuvan kemoterapi ise Evre 3 kanseri olan hastalarda mevcut tümörün boyutlarını küçültmek ve cerrahiye uygun hale getirmek amacıyla yapılır. Neoadjuvan kemoterapinin bir faydası da yapılan kemoterapinin tümör üzerine etkinliğinin izlenmesidir.
Bazı meme kanseri hücreleri, içerdikleri hormon reseptörleri (algılayıcıları) aracılığı ile östrojene duyarlı olabilir. Yani, östrojen hormonu bu kanser hücrelerinin büyümelerine ve artmalarına neden olabilir. Hormon tedavisinde amaç, bu şekilde östrojen reseptörü içeren ve bu hormona duyarlı olan kanser tiplerinde, östrojen etkisinin ortadan kaldırarak kanserin gelişmesinin önlenmesidir.
Meme kanseri, dünyada olduğu gibi Türkiye’de de kadınlarda görülen her dört kanserden birini oluşturuyor. Hormon kullanımının azaltılması, egzersizin artırılması ve obezitenin gerilemesi gibi önlemlerle gelişmiş ülkelerde meme kanseri sıklığının azaldığı görülürken Türkiye’de meme kanseri görülme sıklığı, son 20 yılda 2 kattan daha fazla arttı. Gerek dünyada gerekse ülkemizde kadınlarda en sık görülen kanser olan meme kanseri her 8 kadından birinin kapısını çalıyor. 40 yaşın üzerinde kadınlarda görülme sıklığı artarken, 50-59 yaş grubunda en yüksek seviyeye ulaşıyor. Ülkemizde obezitenin artması, egzersizin ve doğurganlığın azalması, süt verme süresinin kısalması, adet görme yaşının düşmesi ve menopoza girme yaşının uzaması, Türkiye’deki vakaların artmasının başlıca sebepleri olarak öne çıkıyor ve her yıl 25 bin yeni meme kanseri tanısı konuyor. Bu nedenle erken teşhis için meme taraması çok büyük önem kazanıyor.
Meme kanserinin bir özelliği de, görülme sıklığının artıyor olmasıdır. Kırk yıl önce 1960 yıllarında, yirmi kadından birisinde meme kanseri görülürken, günümüzde yedi-sekiz kadından birisinde meme kanseri görülmektedir. Hastalığın gösterdiği bu artış, tüm gelişmiş batı ülkelerinde izlenmektedir. Meme kanseri görülme oranı artış göstermekle birlikte, teknolojik gelişme ve erken tanı olanaklarının artmasına bağlı olarak, meme kanseri ölüm oranı azalmaktadır.
Meme kanseri görülme oranı artmasına rağmen meme kanserinden ölümlerde azalma mevcuttur. Bu azalmada en önemli faktör erken tanı olanaklarındaki ilerlemedir.
Özellikle geç anne olan ya da bebeğini emzirmeyi kısa sürede bırakan kadınlarda daha sık görülen meme kanserinin önüne geçebilmenin tek yolu ise düzenli kontrollerden geçiyor.
Meme kanseri taramalarında hastanın kendi kendini muayenesi, doktor tarafından muayene ve mamografi kullanılmaktadır. Bu taramalar sonucunda pek çok uluslararası çalışma, meme kanserinden kaynaklanan ölümlerdeki azalmanın 2/3 ü erken tanıya bağlanırken 1/3 lük bölümü tedavi olanaklarındaki iyileşmelere bağlanmaktadır.

Danimarka’da yaklaşık 40 bin kişi üzerinde yapılan araştırmaya göre, güneş ışığını düzenli olarak alan kadınların almayanlara göre yüzde 17 daha az meme kanserine yakalandığı açıklandı. D vitaminin meme kanserine etkisine dikkat çeken bilim insanları, kapalı ortamda çalışmanın meme kanserini tetiklediğinin altını çizdi.
İngiliz Tıp Birliği’ne bağlı haftalık hakemli tıp dergisi British Medical Journal’da yayınlanan araştırma, Danimarka Kanser Merkezi’nden alınan 70 yaş altında 38 bin 375 meme kanseri teşhisi konmuş kadından alınan verilerle gerçekleştirildi.
üneş ışığı alarak çalışan kadınların, güneş ışını almayanlara oranla yüzde 17 daha az kansere yakalandığı belirtilen araştırmada bilim insanları, D vitamininin önemine dikkat çekerken güneşten gelen UVB ışınlarının olumsuz etkisinin görülmediği belirtildi.
D vitamininin çoğunlukla sabah 10 ile öğleden sonra 3 arasındaki güneş ışınlarında olduğunu belirten bilim insanları, güneş ışığına maruz kalma ve meme kanseri prevalansı arasında bir ilişki olup olmadığını görmek için her bir birey için detaylı bir araştırma gerçekleştirdi.
Danimarka Kanser Derneği’nden çalışmayı gerçekleştiren araştırmacılardan Julie Elbaek Pedersen araştırmayla ilgili, “Ana hipotez, güneş ışınlarını yararlı vakitlerde almanın 50 yaşından sonra meme kanseri riskini azaltabildiğidir. Dışarda çalışan ya da 10 ila 15 saatleri arasında güneş ışığı alan kadınların, kapalı ofislerde çalışanlara göre vücutlarında daha çok D vitamini olduğunu tespit ettik. Bu da kanser ile birebir ilişkili bir durumdur” dedi.
Yapılan araştırmalarda İngiltere’de, her beş İngiliz’den birinin (13 milyon kişi) D vitamini eksikliği olduğunu tahmin edilirken ofis ortamında ve bilgisayar merkezli çalışmaların artması nedeniyle bu oranın daha da artmasının beklendiği belirtiliyor.

Meme kanseri tedavisi gören kadınlar, tedavi bittikten sonra yaşam kalitelerinin normale dönüp dönemeyeceğini bilmek isterler. Birçok çalışma bunun normale döneceğini doğrulamıştır. Ancak, kemoterapi alan kadınların bir kısmında bazı işlevlerde biraz azalma görülebilir.
Yapılan çalışmalarda genç kadınların meme kanseri ve tedavisine bağlı stresten daha çok etkilendikleri görülmüştür. Bazıları kendilerini izole edilmiş hissedebilir. Ayrıca kemoterapi, tedavi edilmesi gereken bir durum olan erken menopoza yol açabilir. Cinsel sorunlar da yaşanabilir. Bu kadınlar, genç meme kanseri hastalarına yönelik danışma ve destek gruplarından yararlanabilirler.
Tedavi sırasında çok sayıda tetkik yaptırmaktan, başka şeylere odaklanamayabilirsiniz. Tedaviniz bittiğinde ise kendinizi duygulardan bunalmış halde bulabilirsiniz. Birçok kadında bu durum görülür ve destek almak için ideal bir zamandır. Gücünüze ve rahatınıza kavuşmak için insanlara ihtiyacınız olacaktır. Çeşitli şekillerde destek alabilirsiniz; aile, arkadaşlar, kanser destek grupları, dinsel veya manevi gruplar, çevrimiçi destek grupları ve bireysel danışmanlar gibi. Kanser seyri sizi yalnız hissettirebilir ama bununla tek başınıza başa çıkmak zorunda değilsiniz.

Kanserli hücrelerdeki bozukların tanımlanması sonrasında bozulmuş yapılara yönelik veya onların etkilerini ortadan kaldırmaya yönelik seçici olarak kanser hücrelerini hedefleyen tedavilerdir.
İlacın akıllı ilaç, hedefe yönelik ilaç kategorisinde değerlendirilebilmesi için kanser biyolojisinin ortaya konmuş olması gerekmektedir. Akıllı ilaçlarla hedefe yönelik tedaviler başlangıçta az sayıda kanser ilişkili molekülü değerlendirerek yapılmaktaydı. Ancak günümüzde kanser hücrelerinin farklı mutasyonları ve bozulmuş yolakları olabileceği ortaya konmuştur.
Bu nedenle kanserde akıllı ilaç veya hedefe yönelik tedaviler veya immünoterapi planlanması durumunda mutlaka kanser biyolojisinin ortaya konması ve bu değişen biyolojinin çözümlenmesi sonucunda tedavi planlanmalıdır.
Kişiye özel kanser tedavi merkezinde yüksek oranda akıllı ilaçlar tedaviler planlanmaktadır. Bazen tek bir ilaç kullanılırken daha sıklıkla bir kaç ilaç kombinasyon halinde kullanılmaktadır. Kombinasyon tedavileri ile daha başarılı sonuçlar alınabilmektedir.
Aynı şekilde immünoterapi, akıllı ilaç kombinasyonları ve bunlara İntegratif tedavilerinde eklenmesi gerekebilmektedir.
Kapsamlı genomik haritalama akıllı ilaç kullanacak her hastada neredeyse olmazsa olmaz noktadadır. Bazen hangi tedaviyi yapacağınızı bilmek yanında hangi tedaviyi yapmayacağınızı da bilmek çok önemlidir. Yaptığınız tedavinin direnç yollarını görmek ve ona göre önlem almak gerekmektedir.
Akıllı ilaç olarak tanımlanan moleküllerin genellikle tek bir hedefleri yoktur. Birden fazla molekülle etkileşebilmektedirler. Ancak belirli moleküllere bağlanan ilaçlarda mevcuttur. Hastanın değişen biyolojisinin bilinmesi özellikle çoklu moleküle bağlanan akıllı ilaçların kullanımında önemlidir.
İlaç firmaları tarafından yaklaşık 10 yıldır sadece hedefe yönelik akıllı moleküller ve immünoterapi ilaçları geliştirilmektedir. Bu nedenle her yıl bir çok yeni akıllı molekül insanlığın kullanımına sunulmaktadır. Artan molekül sayısı ve hedef nedeniyle kanser biyolojisinin ortaya konularak tedavinin kişiselleştirilmesi daha da önem arzetmektedir.
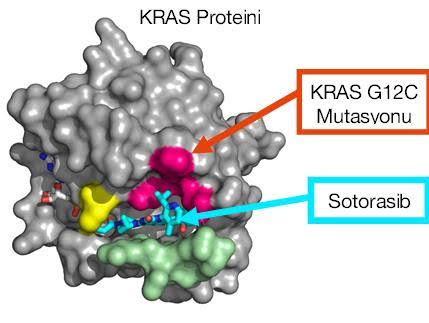
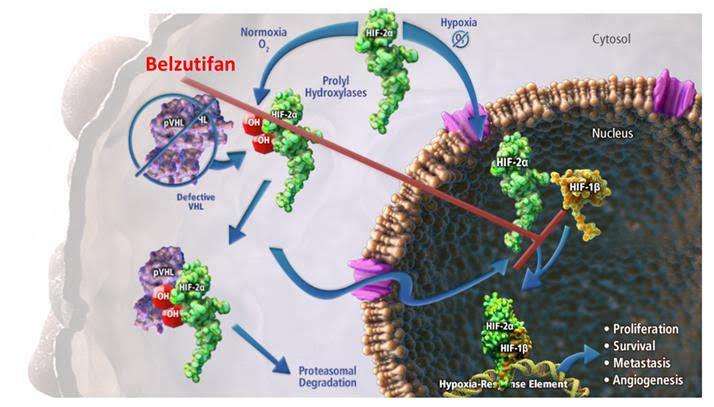
Yakın zamanda Sotorasib, belzutifan gibi ilaçlar daha spesifik hedeflere yönelik olarak insanlığın kullanımına sunulmuştur.
Sotorasib KRAS G12C mutasyonlarında etkilidir. Aşağıdaki şekilde de olduğu üzere Sotorasib KRAS G12C mutasyonunun neden olduğu protein bölgesine bağlanarak sürekli aktif olan bu mutasyonu etkisiz hale getirebilmektedir.
Belzutifan ise VHL geninin fonksiyon kaybına neden olan mutasyonlarda.
Belzutifan ise VHL fonksiyon kaybı sonrası artan HIF-2alfa molekülünü hedeflemektedir. Görüldüğü üzere iki ilaç arasında hedef açısından farklılıklar vardır. Bazen bozulan proteinin neden olduğu değişiklikler hedeflenirken bazen direkt bozulan proteinler hedeflenebilmektedir.
En önemli kanser yolaklarından bir tanesi MAPK yolağıdır. Bir çok kanserde bu yolakta bozukluk bildirilmiştir. Bu yolaktaki bozukluklar kanserin hızla yayılmasına büyümesine neden olmaktadırlar.
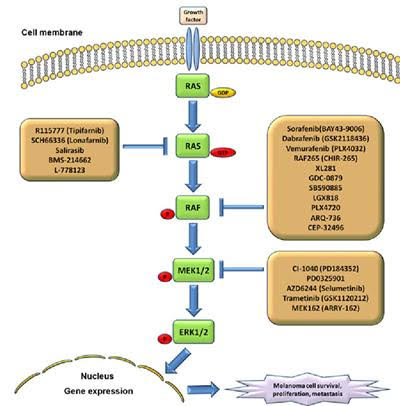
Sarı kutucukların içinde MAPK yolarının o seviyesine etkili olan geliştirilmiş ve geliştirmekte olan ilaçların listesini görmektesiniz. Bu yolakta çok sayıda mutasyon olabilmektedir. Mutasyonun ne olduğu hangi yolaklarla ilişkili olduğu da önem taşımaktadır. Görüldüğü üzere tek bir ilaç yoktur ve kanser biyolojisi analiz edilmeden karar verilmesi uygun olmayacaktır.
Yukarıdaki şekli hücrenin içindeki mekanizmaları ve yolakları ve bunların birbirleri ile olan ilişkilerini görebilmeniz için koydum. Neden kapsamlı genomik haritalama yapılmalıdır neden değişen kanser biyolojisi çözümlenmelidir daha net anlaşılmaktadır.
Tek bir molekülle kanseri tedavi etmek çoğunlukla pek mümkün değildir. Kombinasyon tedavileri oluşturulmalıdır.
Akıllı ilaç öncelikle akıllı bir dizaynla olabilmektedir, akıllı bir dizayn için değişen kanser biyolojisinin analiz edilmesi gerekmektedir.
Daha başarılı tedaviler daha iyi bilgi ve analizle mümkün olabilmektedir.
Akıllı molekülleri akıllıca kullanırsanız etkilerini görebilirsiniz.

Meme kanseri, son yıllarda geliştirilen modern tedavi yöntemleri sayesinde erken evre yakalandığında başarıyla tedavi edilebiliyor. Sağlıklı hücrelere zarar vermeyen ve kanserli hücreleri hedefleme özelliğine sahip “akıllı ilaçlar” tedavi başarısını artırarak, hastaların daha az yan etki ile tedavi süreçlerini konforlu bir şekilde geçirmesini sağlıyor.
15 yıl öncesine kadar meme kanserli hastalar için klasik kemoterapi ilaçları ve hormon tedavileri dışında seçenek seçenek bulunmamasına rağmen günümüzde artık daha yeni ve etkin kemoterapi ilaçları, damardan ve ağızdan hap şeklinde alınabilen hedefe yönelik akıllı ilaçlar gibi birçok tedavi seçeneği ile meme kanserinde başarılı sonuçlar alınmaya başlandı. Cerrahi öncesi ve sonrasında ya da hastalığın ileri evre dönemlerinde uygulanabilen akıllı ilaçlar hastalar için umut oluyor. Meme kanserinin tüm türlerde olduğu gibi tek bir hastalıktan oluşmadığı gerçeği göz önüne alınarak hastaya özel olarak belirlenen ve uygulanan tedavi seçenekleri, tedavi başarısı artırmakta ve hastanın yaşam konforunu olumsuz etkileyen yan etkileri minimum düzeye indirmektedir.
Kanser tedavisinde uygulanan klasik kemoterapiler, sağlıklı hücre ile kanser hücresini birbirinden ayırma özelliğine sahip olmadığı için özellikle hızlı çoğalan hücrelere de zarar verebilmektedir. Kan hücreleri, ağız içerisindeki mukoza hücreleri, mide-bağırsak mukoza hücreleri ve saç hücreleri gibi hızlı bölünen bu sağlıklı hücreler, tedaviden en çok etkilenen yapılardır. Bu yan etkiler bazen çok ciddi düzeyde olabilir, hastanın yaşam kalitesini düşürebilir ve tedavi uyumunu bozabilir. Günümüzde hedefe yönelik, yani doğrudan kanserli hücreyi bulup etki eden akıllı moleküller sayesinde artık kemoterapinin yarattığı yan etkiler çok azalmakta hatta ortadan kalkmaktadır. Bu sayede hastanın sağlıklı hücrelerine zarar vermeden yalnızca kanserli hücrenin yok edilmesi mümkündür.
Hemen hemen tüm kanser türlerine yönelik akıllı ilaçlar geliştirildiği gibi, meme kanserinde de birçok akıllı ilaç tedavi amaçlı olarak kullanılmaktadır. Meme kanseri için kullanıma giren ilk akıllı molekül hücre yüzeyinde bulunan, HER2 adı verilen büyüme sinyallerini algılayan reseptöre karşı geliştirilmiştir. HER2 hastaların yaklaşık %25’inde pozitif saptandığından bu ilaç yalnızca bu grup hastalarda kullanılır. Son yıllarda aynı reseptör üzerinden etki eden birçok farklı akıllı moleküller de geliştirilmiş ve ülkemizde kullanılmaya başlanmıştır.
Östrojen ve progesteron hormon reseptörleri pozitif olan meme kanseri hastalarına yönelik geliştirilen akıllı ilaçlar da kullanılmaktadır. Uzun süredir kullanılan hormonal tedavilere akıllı ilaçların eklenmesi sayesinde tedavi etkinliğinin büyük oranda arttığı gözlemlenmiştir. Bu akıllı ilaçlardan bazıları da ülkemizde kullanılabilmektedir. Ancak hücre büyümesi ve bölünmesinde etkili bir yolak olan, CDK ve PI3K yolaklarını bloke eden, hormonal tedavi ile birlikte kullanıldığında tedaviye önemli ölçüde katkı sağlayan yeni geliştirilmiş ilaçlar henüz ülkemizde uygulanmamaktadır.

BRCA1 adı “BReast CAncer 1 (Meme Kanseri 1)”, BRCA2 adı “BReast CAncer 2 (Meme Kanseri 2)” anlamına gelir. 17. kromozom üzerinde bulunan BRCA1 ve BRCA2 genleri, hücre büyümesi, hücre bölünmesi ve DNA hasarının onarımında rol oynar. BRCA genlerindeki mutasyonlar, hücrelerdeki DNA hasarının onarılmadan birikmesine neden olabilir, bu da bir kişinin bazı kanser türlerini geliştirme ihtimalini artırır.
Meme ve over (kadın yumurtalık) kanseri, BRCA1 ve BRCA2 gen değişiklikleriyle bağlantılı en yaygın hastalıklardır, ancak BRCA genlerinin mutasyona uğramış biçimleri, insanların diğer kanserler için de riskini artırabilir. Örneğin, BRCA2 mutasyonu olan erkeklerin prostat kanserine yakalanma riski daha yüksektir.
Genel olarak, BRCA mutasyonları olan kişiler;
Kişisel veya ailevi meme veya yumurtalık kanseri öyküsü olmayan kişiler için, BRCA mutasyonu taşıma olasılığı çok düşüktür.
Tüm insanlar BRCA1 ve BRCA2 genlerinin iki kopyasına sahiptir ve hem erkekler hem de kadınlar bu genlerdeki mutasyonları aktarabilir.
İki ebeveyninizden birinde BRCA1 veya BRCA2 mutasyonu varsa, mutasyona uğramış (çalışmayan) BRCA genini bu ebeveynden miras alma şansınız vardır. Çalışmayan BRCA genini miras alma şansınız yüzde 50’dir, bu da kanser riskinizin artmasına neden olur. Ayrıca, çalışan bir BRCA genini miras almış olma ihtimaliniz de yüzde 50’dir, bu durumda genel toplumdaki bir kişi ile aynı kanser riskine sahip olursunuz.
BRCA genlerinin mutasyonları, dünyanın her yerindeki insanlarda bulunmuştur. Bununla birlikte, bu gen değişiklikleri, Aşkenazi Yahudileri olarak bilinen Doğu Avrupalı Yahudiler ve İzlanda, Danimarka ve Fransız Kanada’dan insanlar dahil olmak üzere bazı gruplarda daha yaygındır.
Üç BRCA mutasyonu, 185delAG, 6174delT ve 5382insC, 40 kişiden birinin mutasyonlardan en az birini taşıdığı Aşkenazi Yahudi aileleri arasında özellikle yaygındır.
Bu mutasyonlara sahip kadınların meme ve yumurtalık kanserine yakalanma riski daha yüksektir. 41 yaşına kadar meme kanseri geliştiren Yahudi kadınların yaklaşık yüzde 25’i bu BRCA mutasyonlarından birine sahiptir. Aşkenazi Yahudi kökenli kişiler, burada bahsedilenler dışında BRCA değişikliklerine sahip olabilirler, ancak bu tür BRCA değişiklikleri sık sık meydana gelmez.
Ailesinde meme kanseri öyküsü olduğu halde BRCA testi negatif olan kadınlarda yumurtalık kanseri riski nedir?
Soy ağacında üç veya daha fazla meme kanseri vakası olan ancak BRCA1 veya BRCA2 mutasyonu olmayan 165 ailede kanser insidansınının gözden geçirildiği bir çalışmada, bu ailelerdeki kadınlar arasında meme kanseri riskinin arttığı, ancak yumurtalık kanseri riskinin artmadığı gösterilmiştir. Bulgular, aynı ailede meme kanseri ile meydana gelen çoğu yumurtalık kanserinin BRCA1 ve BRCA2 ile bağlantılı olduğu hipotezini desteklemektedir.
Ortalama olarak, mutant bir BRCA1 genine sahip kadınların 70 yaşına kadar meme kanserine yakalanma riski yüzde 50 ila 85 arasındadır. Yumurtalık kanseri gelişme riski 85 yaşına kadar yüzde 40 ila 60 arasındadır.
Bir memesinde kanser olan bir kadının diğer memesinde kansere yakalanma riski daha yüksektir. Mutasyona sahip olanların yüzde 25 ila 30’u, ilk meme kanserinden sonraki on yıl içinde ikinci bir meme kanserine yakalanabilir.
Hem erkeklerde hem de kadınlarda, BRCA1 değişiklikleri ayrıca bazı diğer kanserler için riski artırır. BRCA1 mutasyonu olan kişiler bir veya daha fazla kansere yakalanabilir veya hiç kanser teşhisi konmayabilir.
BRCA2 geninde değişiklik olan hem erkekler hem de kadınlar, meme kanseri için yüksek risk altındadır. Kadınlarda, BRCA2 mutasyonu ile ilişkili riskler, BRCA1 mutasyonları için olanlarla yaklaşık olarak aynı görünmektedir, 70 yaşına kadar hastalığa yakalanma riski yüzde 50 ila 85 arasındadır. Yumurtalık kanseri riski de artmıştır, geç yaşta yüzde 16 ila 27 arasındadır.
BRCA2 değişikliği olan bir erkeğin de meme kanseri riski artmıştır. Ek olarak, BRCA2’de mutasyona sahip erkeklerin prostat kanseri riski daha yüksektir.
BRCA2 değişiklikleri olan erkeklerde ve kadınlarda pankreas kanseri ve melanom riski de artar.
BRCA gen varyantları (değişiklikleri)
DNA, belirli bir sırayla dizilmiş A (adenin), T (timin), C (sitozin) ve G (guanin) adı verilen dört kimyasal bileşikten oluşur ve bunlara genetikte “baz” (base) denir. Birçok gende, bazların sekansı (dizisi) veya sırası insanlar arasında farklılık gösterebilir. Bu tür varyasyonlar genellikle zararsızdır, ancak bazların tek başına yanlış yazılmasının veya yanlış sırada olmasının hastalığa neden olabileceği durumlar vardır. Hala hangi yazımların “normal” veya zararsız varyantlar olduğunu öğreniyoruz.
BRCA genlerinizden birinde belirsiz öneme sahip varyant (Variant of Uncertain Significance = VUS)* olarak adlandırılan bir şeye sahipseniz, varyantın kanser riskinizi değiştirip değiştirmediğini öğrenmek için laboratuvar testleri yaptırabilirsiniz. Ancak, bir varyantın riskinizi artırıp artırmayacağını bilemediğimiz zamanlar vardır. Bir varyantınız varsa, aile geçmişinize göre kanser taraması için önerilerde bulunulabilir ve akrabalarınızı da bu varyant için test ettirebilirsiniz.
Taramanın amacı kanseri önlemek veya hastalığı erken aşamada bulmak ve tedavi edilme şansını arttırmaktır. BRCA değişiklikleri olan kadınların düzenli olarak meme kanseri taraması yaptırmaları şiddetle tavsiye edilir. Mamografiler, MRG (emar) incelemeleri, ultrason, bir doktor tarafından yapılan meme muayeneleri ve aylık kendi kendine meme muayeneleri dahil olmak üzere birçok tarama türü vardır.
BRCA değişiklikleri olan erkekler arasında artmış meme kanseri riski vardır. Mutasyona uğramış BRCA taşıyan erkekler, meme kitlelerinin değerlendirilmesinin yanı sıra, mümkünse düzenli muayenelerini olmalı ve mamografi çektirmelidir.
Ailenizde kanser öyküsü varsa, genetik test yaptırıp yaptırmadığınızdan bağımsız olarak yaşınıza uygun düzenli kanser taraması yaptırmanızı öneririz.
Kalıtsal meme veya yumurtalık kanseri geliştirme riskinizi azaltma
BRCA mutasyonları olan kadınlar, kanser riskini azaltmaya yardımcı olmak için kanser başlangıcını önleyen veya geciktiren ilaçlar almayı düşünebilirler. Örnekler arasında, meme kanseri riskini azaltabilen tamoksifen ve raloksifen bulunur. Ancak bu ilaçların BRCA1 ve BRCA2 değişiklikleri olan kadınlarda meme kanseri riskini azaltıp azaltmadığı açık değildir.
Yumurtalık kanseri riskini azaltmak için oral kontraseptifler (doğum kontrol hapları) alınabilir. Bununla birlikte, oral kontraseptiflerin BRCA mutasyon taşıyıcılarında meme kanseri riski üzerinde bir etkisinin olup olmadığı belirsizliğini korumaktadır.
BRCA mutasyonları olan kadınlar, kanser riskini azaltmak için ameliyat olmayı seçebilirler. Örneğin, meme kanserini önlemek için memeler ve yumurtalık kanserini önlemek için yumurtalıklar ve fallop tüpleri ameliyatla çıkarılabilir. Fallop tüplerini ve yumurtalıkları 50 yaşından önce çıkarmak da meme kanseri riskini azaltır.
Kanserleri erken tespit etmeye yardımcı olmak için başka ameliyatlar yapılabilir. Yumurtalıklar ne kadar erken alınırsa hem meme hem de yumurtalık kanseri riskinde o kadar fazla azalma olur. Nadir durumlarda, karın duvarını çevreleyen peritonun kanseri bu tür bir ameliyattan sonra gelişebilir. Periton kanseri riskini taramanın kanıtlanmış bir yolu yoktur, ancak ameliyattan sonra CA-125 kan testlerinin periton kanserini tespit edip edemeyeceğini görmek için bir çalışmalar yürütülmektedir.

İşte Gerçek
Meme kitlelerinin yalnızca küçük bir yüzdesi kansere dönüşür. Ancak memenizde yeni ve kalıcı bir kitle fark ederseniz veya meme dokusunda herhangi bir değişiklik fark ederseniz, asla göz ardı edilmemelidir. Klinik meme muayenesi için bir doktora görünmeniz çok önemlidir . Bu kitlenin endişe verici olup olmadığını belirlemek için muhtemelen meme görüntüleme çalışmaları istenebilir.
Rutin kendi kendine meme muayeneleri yaparak, doktorunuzla sürekli iletişim kurarak, yıllık klinik meme muayenesi yaptırarak ve rutin tarama mamogramlarınızı planlayarak sağlığınızın sorumluluğunu üstlenin.
İşte Gerçek
Tam tersine, her yıl yaklaşık 2.190 erkeğe meme kanseri teşhisi konacağı ve 410’unun öleceği tahmin edilmektedir. Bu yüzde hala küçük olsa da, erkekler de duştayken kendi kendine meme muayenesi yaparak ve değişiklikleri doktorlarına bildirerek periyodik olarak kendilerini kontrol etmelidir .
Erkeklerde meme kanseri genellikle meme başı ve areola altında sert bir kitle olarak tespit edilir. Erkekler, kadınlardan daha yüksek bir ölüm oranına sahiptir, çünkü öncelikle erkekler arasındaki farkındalık daha azdır ve bir kitlenin meme kanseri olduğunu varsayma olasılıkları daha düşüktür, bu da tedavide gecikmeye neden olabilir.
İşte Gerçek
Bir mamogram veya memenin röntgeni, meme kanserinin erken teşhisi için şu anda altın standart olmaya devam etmektedir. Mamografi çekerken meme kompresyonu kanserin yayılmasına neden olamaz. Ulusal Kanser Enstitüsüne göre, “Ancak, mamografinin faydaları neredeyse her zaman radyasyona maruz kalmanın potansiyel zararından daha ağır basar. Mamogramlar çok küçük dozlarda radyasyon gerektirir. Bu radyasyona maruz kalmanın zarar görme riski son derece düşüktür.”
Standart öneri, 40 yaşından itibaren kadınlar için yıllık mamografi taramasıdır. Kararınızı doktorunuzun tavsiyesine dayandırın ve kalan tüm sorularınızı veya endişelerinizi mutlaka doktorunuzla tartışın.
İşte Gerçek
Ailesinde meme kanseri öyküsü olan kadınlar daha yüksek risk grubundayken meme kanseri olan kadınların çoğunda aile öyküsü yoktur. İstatistiksel olarak meme kanseri teşhisi konan bireylerin sadece %10’unun ailesinde bu hastalık öyküsü vardır.
Meme kanseri olan birinci derece bir akrabanız varsa : 50 yaşın altında meme kanserine yakalanmış bir anneniz, kızınız veya kız kardeşiniz varsa, akrabanızın yaşından 10 yıl önce başlayarak bir tür düzenli tanısal meme görüntülemeyi düşünmelisiniz. Teşhis.
Meme kanseri olan ikinci derece bir akrabanız varsa : Meme kanseri teşhisi konmuş bir anneanneniz veya teyzeniz varsa riskiniz biraz artar ancak birinci derece akraba meme kanseri olanlarla aynı risk kategorisinde değildir.
Ailenin aynı tarafında birden fazla kuşakta meme kanseri teşhisi konmuşsa veya birinci derece akraba olan birden fazla birey varsa veya 50 yaşın altında teşhis edilmiş birkaç aile üyesi varsa meme kanseri olma olasılığı artar.
İşte Gerçek
Meme kanserine yakalanamazsınız veya başkasının vücuduna aktaramazsınız. Meme kanseri, meme içindeki diğer dokulara yayılmaya başlayan mutasyona uğramış hücrelerin kontrolsüz hücre büyümesinin sonucudur. Bununla birlikte, sağlıklı bir yaşam tarzı uygulayarak, risk faktörlerinin farkında olarak ve erken teşhis planı izleyerek meme kanseri ortaya çıkarsa erken teşhis edilmesini sağlayarak riskinizi azaltabilirsiniz.
İşte Gerçek
Ulusal Kanser Enstitüsüne göre, BRCA1 veya BRCA2 taşıdığı bilinen ailelerle ilgili olarak, “bu ailelerdeki her kadın zararlı bir BRCA1 veya BRCA2 mutasyonu taşımaz ve bu ailelerdeki her kanser, bunlardan birinde zararlı bir mutasyonla bağlantılı değildir. Ayrıca, zararlı bir BRCA1 veya BRCA2 mutasyonu olan her kadın meme ve/veya yumurtalık kanseri geliştirmeyecektir. Ancak, BRCA1 veya BRCA2’de zararlı bir mutasyonu miras alan bir kadının meme kanserine yakalanma olasılığı, böyle bir mutasyona sahip olmayan bir kadına göre yaklaşık beş kat daha fazladır.” Zararlı mutasyona sahip olduklarını keşfeden insanlar için, riski azaltmak için yapılabilecek çeşitli proaktif önlemler vardır. Bunlar arasında Tamoksifen adı verilen bir hormonal tedavi almak veya bilateral profilaktik mastektomiler olan cerrahi önleme yaklaşımı almaya karar vermek, genellikle yeniden yapılanma ile yapılır. Yumurtalık kanseri gelişiminin erken evreleri için güvenilir bir tarama testi olmadığı için çoğu kadında yumurtalıklar ve fallop tüpleri de çıkarılır.
İşte Gerçek
Ulusal Kanser Enstitüsü’ndeki (NCI) araştırmacılar, koltuk altı terlemeyi önleyici veya deodorantların kullanımı ile daha sonra meme kanseri gelişimi arasında bağlantı kuran herhangi bir kesin kanıt bulamamıştır.

Genç kadınlarda meme kanseri tedavisi sırasında adet görmeyi engelleyen ilaçlar ya da iğneler kullanılmaktadır. Bu ilaçların kullanıldığı süre boyunca gebe kalmak mümkün değildir. Tamoksifen kullanacak bir kadının gebe kalması durumunda ise gebeliğin sonlandırılması gerekebilir. Hormona duyarsız hastalarda ise kemoterapinin etkisi kalktıktan sonra gebe kalmak mümkündür. Riskli dönemler geçtikten sonra, istenirse gebe kalınabilir. Ancak bir kadın gebe kalmak istese de tedavinin etkisi ile doğurganlığı azalabilir. Bu nedenle, kemoterapi uygulanacak ve özellikle daha önce hiç doğum yapmamış genç kadınlara tedaviye başlamadan önce bu riskler hakkında bilgi verilmesi büyük önem taşıyor. Bir kadın hastalıkları ve doğum uzmanı ile birlikte çalışarak, yumurtalık ya da embriyo dondurmak gibi bazı önlemlerle doğurganlık devam ettirilebilmektedir.

Sağlık uzmanları, tedavi edilemez üçlü negatif meme kanseri olan hastalarda, tümörleri immünoterapiye daha duyarlı hale getirip getiremeyeceğini inceleyen ilk klinik çalışmayı başlattı.
Avrupa’nın ve dünyanın meme kanseri araştırmacılarını ve ilaç şirketlerini bir araya getiren ‘Breast Cancer Now Catalyst Programme’ tarafından finanse edilen çalışmada, denemeler başarılı olursa aspirinin agresif bir meme kanseri türü için yeni bir tedavinin parçası olabileceği belirtiliyor.
Denemeler sırasında hastalar ameliyat ve kemoterapi almadan önce hem aspirinli hem de aspirinsiz avelumab ilacını test edecek.
Başarılı sonuçlar, Birleşik Krallık’ta her yıl yaklaşık 8 bin kadını etkileyen üçlü negatif meme kanseri için aspirin ve avelumab ile daha ileri klinik denemelerin önünü açabilir.
Daha az görülen ancak genellikle daha agresif olan meme kanseri türü, genç kadınları ve siyahi kadınları orantısız şekilde etkiliyor.
Sky News’ün haberinde çalışmayı yöneten Manchester’daki Christie NHS Foundation Trust’tan Onkolog Dr. Anne Armstrong, “Daha önceki araştırmalarımız, aspirinin, kanserin bağışıklık tepkisini zayıflatan maddeler yapmasını önleyerek belirli immünoterapi türlerini daha etkili hale getirebileceğini gösterdi. Aspirin gibi iltihap önleyici ilaçlar, aynı anda kullanıldığında immünoterapinin etkinliğini artırmanın anahtarı olabilir.” diye konuştu.
Armstrong, meme kanseri tedavisinde aspirinin etkili olabileceğini düşünüyor: “Aspirin gibi bir ilacın kullanımını denemek heyecan verici çünkü çok yaygın ve üretilmesi ucuz. Denememizin, immünoterapi ile birleştirildiğinde aspirinin etkilerini artırabileceğini ve nihayetinde meme kanserini tedavi etmek için güvenli ve yeni bir yol sağlayabileceğini göstereceğini umuyoruz”
Breast Cancer Now Araştırma Direktörü Dr. Simon Vincent şunları söyledi: “İngiltere’de her yıl üçlü negatif meme kanseri teşhisi konan 8.000 kadın, sınırlı tedavi seçeneklerinin korkutucu gerçeğiyle karşı karşıya. Bunu acilen ele almamız gerekiyor. Araştırma, aspirinin birçok kanser hastası için sonuçları iyileştirebileceğini zaten önerdi ve Dr. Armstrong’un denemesinin, üçlü negatif meme kanseri olan hastalar için de aynı şeyi göstereceğini ve böylece bu yıkıcı hastalık nedeniyle daha fazla can kaybını önleyebileceğimizi umuyoruz.” şeklinde konuştu.

Menopozun başlaması ile ortaya çıkan bu sorunlar bazı kadınlarda çok hafif olabiliyor; bazı kadınlarda ise yaşam kalitesini bozabilecek kadar ciddi olabiliyor.
Günümüzde sık yapılan tartışmalardan birisi de, menopozun getirdiği sorunların hafifletilmesi amacı ile, östrojen hormonu tedavisinin uygulanmasıdır.
Meme kanseri risk faktörlerini sayılırken, vücudun uzun süre östrojen hormonuna maruz kalmasının memede kanser gelişme riskini artırdığı biliniyor. Fakat günümüzde bu sorun biraz fazla abartılıyor. Bir çok kadın gerçekten ihtiyaç duysa bile, bu korku nedeni ile destekleyici hormon kullanamıyor. Halbuki menopoz sonrası hormon kullanan sağlıklı kadınların, kullanmayanlara göre % 20 oranında daha uzun yaşadıklarını biliyoruz.
Menopozda, yetersiz olan hormonları yerine koyma anlamına gelen hormon replasman tedavisi (HRT) uygulanıyor. Bu amaçla östrojen veya östrojen ve progesteron içeren ilaçlar kullanılıyor.
Menopozla ortaya çıkan sorunların çoğu, HRT ile sona eriyor. Uzun süre tek başına östrojen alınması, rahimde kanser riskini artırıyor. Bu nedenle östrojenle birlikte progesteron hormonu da verilerek bu etki önleniyor. Eğer ameliyatla rahim alınmışsa buna gerek olmuyor ve sadece östrojen veriliyor.
Hormon kullanılması, menopozun getirdiği sorunları (sıcak basmaları, uyku bozuklukları, vaginal kuruluk, idrar yolları hastalıkları, psikolojik sıkıntılar ) büyük ölçüde önlüyor. Osteoporoz ve buna bağlı gelişen kemik kırılmaları önemli ölçüde azalıyor. Kalp ve damar hastalıklarında azalma görülüyor. Ayrıca hormon kullanılması, bir çeşit erken bunama olan Alzhemir hastalığı ve kalın barsak kanseri gelişme riskini azaltıyor.
Menopoz sonrası hormon kullanan kadınlar, genellikle sağlıklarına ve bedenlerine daha düşkün, eğitim ve entelektüel düzeyleri daha yüksek, daha aktif bir yaşam süren, ara sıra alkol alan bir kadın grubudur. Bazı kadınlar ise hormon almak isteseler bile bunu bünyeleri kaldırmıyor ve bu nedenle hormon kullanamıyorlar.
Östroje hormonu hap şeklinde, deriye yapıştırılan bant şeklinde, burun spreyi gibi yollarla alınabiliyor. Günümüzde en düşük ve en etkili doz kullanılıyor. Bu her kadın için değişebiliyor.
Hekiminiz bu dozu ayarlayabilir. Ayrıca vaginal krem şeklinde de bölgesel hormon gereksiniminizi karşılamak amacıyla kullanılabilirsiniz.
Hormon kullanacaksanız bunu mutlaka hekiminizin kontrolü altında yapmalısınız. Hormon verilmeden önce çeşitli laboratuar testleri ile vücudun çeşitli organ fonksiyonları araştırılıyor. Hormon kullanmadan önce mutlaka meme muayenesi yaptırmalı ve mamografi çektirmelisiniz. Gelişi güzel uygulanan HRT bazen önemli sorunlara neden olabiliyor.
Meme kanseri, kadınlarda görülen kanserlerin başında geliyor. Genellikle de 50 yaşın üzerindeki kadınlarda ortaya çıkıyor; yani menopozun görüldüğü yaşta!
Yapılan çeşitli araştırmalarda, menopoz döneminde hormon kullanımının meme kanseri riskini artırdığı ortaya kondu. Fakat bu risk, yazılı ve görsel basın tarafından abartıldığı kadar yüksek değil.
Menopoz sonrası birkaç yıl hormon kullanılması meme kanseri riskini pratik olarak artırmıyor. Hormon kullanmayı bıraktıktan 5 yıl sonra da, hormon kullanmaya bağlı artan riskiniz sona eriyor. Hormon kullanan kadınlar, yıllık meme muayenelerini daha düzenli yaptırıyorlar, mamografilerini düzenli çektiriyorlar. Bu kadınlarda meme kanseri erken tanı olasılığı daha fazla.
Yapılan bir çalışmaya göre; 10 yıl süre ile hormon kullanmayan 1000 kadın arasında istatistiksel olarak 45 kadın meme kanserine yakalanıyor. Buna karşılık 10 yıl süre ile hormon kullanan 1000 kadın arasında 51 kadın meme kanserine yakalanıyor. Yani 10 yıl süre içinde, hormon kullanmaya bağlı olarak, 1000 kadın içinde meme kanserine yakalanma riski, sadece 6 kadında artış gösteriyor. 5 yıl hormon kullanan grupta ise, 2 kadın fazladan meme kanserine yakalanıyor. Yani sorun hiç de abartıldığı kadar büyük değil. Öte yandan, rektum ve kalın barsak kanseri, gelişmiş ülkelerdeki kadınlarda meme kanserinden sonra ikinci sırayı alıyor; hormon kullanılması ise bu kanserlerin görülme riskini azaltıyor.
Bu soruyu bilimsel temelde cevaplandıramıyoruz. Çünkü bu konudaki araştırmalar yetersiz kalıyor. Son zamanlara kadar meme kanseri öyküsü olan kadınlarda menopoz sorunlarının azaltılması amacı ile östrojen kullanılması, kesin olarak yasaklanmıştı. Ama günümüzde bu tabu artık sorgulanmaya başlandı.
Özellikle tümörlerinde östrojen reseptörü pozitif olan kadınların hormon kullanmaları hala sakıncalı bulunuyor. Menopoz öncesi dönemde meme kanseri görülen kadınlarda, yumurtalıkların faaliyetlerinin cerrahi veya ilaç yolu ile durdurulmasıyla, yani vücuttaki östrojen hormonunun seviyesinin azaltılmasıyla, hastanın yaşamının uzadığı yapılan birçok araştırmada doğrulandı. Bütün bunlar göz önüne alındığında, bu konuda kararı kişisel durumunuzu gözden geçirerek, hekiminizle birlikte vermeniz gerekiyor.

Güncel istatistiklere göre meme kanseri artık en sık görülen kanser türü. Dünya Sağlık Örgütü’nün yakın bir süre önce en çok görülen kanser türünün artık akciğer kanseri değil, meme kanseri olduğunu açıkladıdı. Gerçek sayısal artışın yanı sıra, başarılı tarama programlarıyla da artık daha çok meme kanseri tanısı konuluyor. Üzerinde en çok bilimsel araştırma yapılan meme kanserinde, her yeni araştırma bulgusu daha etkili sonuçlar veren tedavilerin de yolunu açıyor.
Az sayıda koltuk altı lenfine sıçramış (metastaz) meme kanseri hastalarına kemoterapi verilmeden sadece anti hormonal tedavi verilmesinin etkinliği üstüne çalışmalar yapıldı. Yakın bir süre önce sonuçları açıklanan çalışmada, bu grup hastalarda kemoterapi verilmeden yalnızca anti hormonal tedavilerle de aynı etkinlikte iyi bir sonuç alınabileceği gösterildi. Çalışma kapsamında, kanserin en fazla 3 koltuk altı lenfine sıçrama yaptığı 9383 kadın hastada genetik risk hesaplaması yapıldı.
Hastaların 3’te 2’si menopozda, 3’te 1’i henüz menopoza girmemiş hastalardı. Genetik tekrarlama riski düşük olarak hesaplanan hastaların bir kısmına yalnızca hormon tedavisi, bir kısmına hem kemoterapi hem de hormon tedavisi verildi. Beş yıllık takipte menopoza girmemiş ve genetik tekrarlama skoru düşük olan kadınlarda kemoterapinin yüzde 1.3 ek katkısı varken, menopoza girmiş kadınlarda kemoterapinin böyle bir ek faydası gösterilemedi. Sonuç olarak, hormon reseptörü pozitif olan ve menopoza girmiş hastalarda yalnızca anti hormon tedavisinin kemoterapi kadar etkili olabileceği gösterilmiş oldu.
Meme kanseri tanısı ve sonrasında uygulanan tedavilerin hastalarda depresyona yol açabiliyor. Ancak yeni yapılan bir çalışmaya göre hastalarda farkındalık ve meditasyon eğitimi ile depresyon riskini düşürmenin mümkün olduğu ortaya çıktı. ABD’nin San Antonio şehrinde her yıl yapılan meme kanseri sempozyumunda sunulan ve 247 hastanın yer aldığı çalışmanın sonuçlarına göre, depresyon riski yüzde 50 seviyesinden 6 aylık destek sonrasında yüzde 20’ye kadar gerileyebiliyor.
Çalışmada hastalara, onkoloji hemşireleri tarafından verilen farkındalık eğitimlerinde; farkındalığın ne olduğu, ağrıyla ve güç duygularla yaşamanın, zorluklarla başa çıkmanın yolları anlatıldı. Sağ kalım eğitiminde ise meme kanseriyle ilgili temel bilgiler olarak yaşam kalitesi, fiziksel aktivite, sağlıklı beslenme, ailevi kanser riski, yaşam ve iş dengesi, menopoz, cinsel hayat ve vücut imajıyla ilgili temel bilgiler verildi. Tüm bu eğitimlerin sonunda, başlangıçta hastaların yüzde 50’sinde depresyon şikayetleri varken hem farkındalık eğitimi alan grupta hem de sağ kalım eğitimi alan grupta, söz konusu oranların yüzde 20’ye kadar düştüğü görüldü. Kısacası, hastalıkla ilgili farkındalık arttıkça, psikolojik destek de alındığında depresyon riski azalıyor.
Bilindiği gibi Tip 2 diyabetin meme kanseri için bir risk faktörü olmasının yanısıra ayrıca meme kanseri sonrası Tip 2 diyabet gelişmesi ihtimali de hayli yüksek. Harvard Üniversitesi Tıp Fakültesi tarafından denetlenen ve 8320 meme kanseri hastasının değerlendirildiği yeni bir çalışmaya göre, kanser tanısı sonrası Tip 2 diyabet hastalarında uygulanan diyet hem meme kanseri oluşumunu hem de meme kanserine bağlı ölüm riskini azaltıyor. Meme kanseri tanısından sonra beslenme şeklinde değişiklik yapanlarda meme kanserine bağlı ölüm riski yüzde 20’lere kadar geriliyor. Araştırmaya göre, diyet değişikliği tüm kanserlere bağlı ölüm riskini ise %31 oranında azaltan bir güce sahip. Diyabetle uyumlu diyetlerde daha çok kepek alınır, kahve, kuruyemiş, taze sebze-meyve tüketilir, doymuş yağlar daha az alınır, kırmızı et daha az yenir, diyet içecekleri ve meyve suları daha az içilir. Bu tip bir diyetin genel popülasyonda diyabet gelişimini yüzde 40 gibi ciddi bir oranda azalttığını söyleyebiliriz.
ABD’de yapılan Meme Cerrahları Birliği Kongresi’nde 60 yaşın üstündeki meme kanseri hastalarında, eğer tümörleri küçükse ameliyat yerine uygulanan dondurma tedavisi ile de (krioablasyon) benzer sonuçlar alındığı, ek bir tedaviye ihtiyaç olmadığı rapor edildi. Yapılan açıklamaya göre tedavinin kozmetik sonuçları da hayli memnun edici. 194 hastanın değerlendirildiği çalışmada incelenen yavaş seyirli tümörlerin boyutları 1,5 cm’den küçüktü. Hastalara 20 ile 40 dakika süren, cilde batırılan bir iğneyle dondurma tedavisi uygulandı. Tedavi sonrası hastaların 27’si radyoterapi alırken, 148’i anti-hormon tedavisi aldı ve yalnızca birine kemoterapi verildi. Beş yıl boyunca takip edilen hastaların sadece yüzde 2’sinde tümör nüksettiği bildirildi

Yeni bir çalışmanın bulgularına göre, tanı sırasında D Vitamini -“güneş ışığı vitamini”- seviyeleri yeterli olan meme kanseri hastalarının uzun vadeli sonuçları daha iyi olduğu görüldü. Meme kanseri tedavisi sırasında ve sonrasında yeterli D vitamini seviyeleri korunduğunda sürekli fayda görülmektedir. Çalışmaya göre, siyahi kadınların D vitamini seviyeleri daha düşüktür ve dolayısıyla meme kanseri tanısı sonrası genel olarak prognozları daha kötüdür.
Çalışmada 4000 hasta yer almış, D vitamini seviyeleri ölçülmüş ve ortalama 10 yıl takip edilmiştir. Hastalar üç seviyeye ayrılmıştır: D vitamini eksikliği (kan testlerinde mililitre başına 20 nanogramdan az), yetersiz (20 ila 29 ng/ml) veya yeterli (30 veya üstü ng/ml).
Bulgulara göre, D vitamini eksikliği olan kadınlarla kıyaslandığında, D vitamini seviyeleri yeterli olan kadınlarda 10 yıllık takip sırasında herhangi bir nedenle ölüm olasılığı %27 daha azdı, meme kanserinden ölüm oranları ise %22 daha düşüktü.
Bu çalışmada, D vitamini seviyeleri ile meme kanseri sonuçları arasındaki ilişki, tümörün östrojen reseptör (ER) durumundan bağımsız olarak benzerdi. Bu ilişki düşük kilolu hastalar ve daha ileri evre meme kanserli hastalarda daha güçlü görünmektedir.
Meme kanserinden sağ kalanları içeren bu büyük, gözlemsel kohort, özellikle siyahi kadınlar ve daha ileri evre hastalar arasında yeterli D vitamini seviyelerini korumanın faydalarına dair günümüze dek en güçlü kanıtı sağlamaktadır.
Bu çalışma meme kanseri hastalarının uzun vadeli sağkalımını iyileştirmek açısından yeterli D vitamini seviyelerinin korunmasının kadınlar için önemini vurgulamaktadır. Bu bulgular, meme kanseri ile savaşmak için basit bir yol olarak D vitaminine işaret etmektedir. D vitamini, tüm kadınlar için meme kanser sonuçlarında önemli bir iyileşme seçeneği sunabilir.
Günümüzde kadınlarda en sık rastlanan kanser olan meme kanserinin taraması mamografi ile yapılmaktadır. Meme MRG si ve tomosentez de meme kanseri taramasında sıklıkla kullanılmaktadır. Görüntüleme metodları ile elde edilen imajların yüksek boyutlu ve karmaşık yapısından dolayı içeriğinin değerlendirilmesi zor ve zaman alıcıdır. Radyologların meme filmlerini okumadaki verimliliğinin ve doğruluğunun artırılması için bilgisayar destekli bir çok yazılım geliştirilmiştir.
Radyolojide görüntüler aslında sadece birer imaj değil aslında o imajın temelini oluşturan dijital verilerdir Derin öğrenme algoritmasının görüntü analizindeki yüksek başarısıyla, mamogramlarda meme kanserinin yakalanması için olan yazılımların geliştirilmesi son yılarda katlanarak artmıştır.
Derin öğrenmenin diğer makine öğrenme sistemlerine en temel üstünlüğü sistemin etiketlenmiş imajlar yardımı ile kendi kendine öğrenebilmesidir. Yani derin öğrenme ile bilgisayarların görüntü özelliklerini kendilerinin öğrenmesi aşamasına geçilmiştir.
Bilgisayar destekli tanı (Computer Aided Detection-CAD) yazılımları 1990’ların başlarında mamografide meme kanseri tespiti için geliştirilmiştir.
CAD sistemleri mamografide gözden kaçan veya yanlış yorumlanan lezyonların azaltılması için önemlidir. yeni nesil derin öğrenmeyi kullanan CAD sistemleri meme kanseri tarama programlarının hassasiyetinin artırılmasına yardımcı olmaktadır. Araştırmalar meme radyologlarının, tek başına mamografi okumaya kıyasla, yapay zeka ile geliştirilmiş karar destek sistemi yardımı ile daha yüksek bir tanı performansına sahip olduğunu göstermektedir.
Yapay zeka kesinlikle radyolojiyi diğer tıbbi alanlardan çok daha hızlı bir şekilde etkileyecektir. Sadece son birkaç yılda meme görüntülemesi gibi belirli görüntü tanıma görevlerinde insan performansına erişen ve hatta bunları aşan çok sayıda uygulama geliştirilmiştir. Artık kliniğimizde kullanmakta olduğumuz Transpara yapay zeka sistemi ikinci mamografi bir okuyucusu olarak tüm mamografileri okumakta ve radyoloğa yol gösterici olmaktadır.
Gelecekte derin öğrenmeyi kullanan yapay zeka sistemleri meme radyoloğunun günlük tanı işlerindeki verimliliği artırarak, meme radyologların hastanın kliniğine daha çok yönelmesine olanak sağlayacak zamanı radyologlara kazandıracaktır.

Bağışıklık sistemi ile tümör nüksü arasında yakın bir ilişki olduğu yapılan bir araştırmayla tekrar ortaya kondu.
ABD’de Ohio eyaletindeki araştırmacıların 139 meme kanserli hastanın sonuçlarını değerlendirip yayınladığı çalışmada meme kanserinde hem hastalığın oluşumunda hem de tedavide hastaların yakın çevresiyle olan duygusal ilişkilerinin ne denli etkili olduğunun bir kez daha ortaya konduğu belirtildi. Sonuçlara bakıldığında, daha az duygusal stres yaşayan, evlerinde, evliliklerinde daha huzurlu ve mutlu bir ilişkiye sahip olan kadınların sonuçlarının diğer hasta grubuna kıyasla istatistiksel olarak daha iyi olduğu görülmüş. Dolayısıyla, daha mutlu ve huzurlu bir hayatın, evliliğin, ilişkinin, bağışıklık sistemi üzerine pozitif etkisi olduğunu söylenebilir.
Duygusal ilişkilerin bağışıklık sistemi üzerindeki etkilerinin araştırıldığı çalışmada şunlar belirtildi: “Meme kanserli ve evli 139 hasta tedavi bitiminden itibaren takibe alındı. Bir buçuk yıllık takip süresince yaşadıkları duygusal stres, evliliklerinin dinamikleri, eşleriyle olan ilişkileri sözlü olarak araştırmacıların belirlediği sorularla değerlendirildi. Bu süre zarfında da hastalardan kan tahlili yapılarak, vücuttaki inflamasyon düzeyini gösteren “C- Reaktif Protein (CRP) ile Tümör Nekrozis Alfa, İnterlökinler dediğimiz bir grup kan tahlili aracılığıyla bağışıklık sistemi hakkında bilgiler elde edildi. Sonuçlara bakıldığında, daha az duygusal stres yaşayan, evlerinde, evliliklerinde daha huzurlu ve mutlu bir ilişkiye sahip olan kadınların sonuçlarının diğer hasta grubuna kıyasla istatistiksel olarak daha iyi olduğu görülmüş. Dolayısıyla, daha mutlu ve huzurlu bir hayatın, evliliğin, ilişkinin, bağışıklık sistemi üzerine pozitif etkisi olduğunu söylenebilir.”
Bahsi geçen Amerika’daki çalışmaya ek olarak, Nature dergi grubunda yayınlanan bir çalışmada, 282,203 meme kanserli hastanın uzun dönem takip sonuçları incelendiğinde depresif, kaygı düzeyi yüksek olan hastalarda tümör nüksünün istatistiksel olarak anlamlı seviyede hemcinslerine oranla daha yüksek olduğu görüldü.
Tüm bu sonuçlara bağlı olarak da stres, depresyon, kaygı gibi duygu durumlarının meme kanserinde hem hastalığın ortaya çıkmasında hem de tedaviye uyum sağlamada oldukça önemli olmakla birlikte tedavi bitip takip süreci içinde olan hastalarda da nüks ve hastalığın ilerlemesinde etkili olduğu söylenebilir.
Kanser dediğimiz hastalık, hücrelerin normal olan çoğalma döngüsünün bozularak kontrolsüz bir şekilde hücrelerin çoğalmaya başlamasından kaynaklanıyor. Normalde hücrelerin bölünme işlemini başlatan çeşitli hücre içi ve dışı yollar vardır. Bu yollar hormonlarla, elektrolitlerle, ve daha bir çok farklı mekanizmalarla aktif veya inaktif duruma getirilerek kontrol edilir. Uzun süreli stres, bu mekanizmada bozukluklara yol açabiliyor.
Tümörün yapısı ya da hastanın yaşı fiziksel aktivitesi gibi faktörlerin yanında stres, huzursuzluk, hastamızın duygu durumu bu süreçte çok önemli. İyileşeceğine inanmayan bir hastayı tedavi etmek gerçekten çok zor. Bu dönemde hastanın kendisini ruhen güvende, huzurlu hissetmesinin tedaviye oldukça olumlu katkıları olduğunu, gerek eşiyle gerek ailesiyle sağlıklı ilişkiler kurmuş, aradığı desteği bulmuş hastalarımızın tedaviye uyumu da cevabı da daha yüksek oluyor.
Bu aşamadan sonra yapacağımız tek şey bu hastalığı yenmek için var gücümüz ile çalışmak, savaşmaktır. Burada da hastamıza ve yakınlarına düşen görevler var. Zaten zor olan süreçleri, daha da zorlaştırmanın kimseye faydası yok. Hem hastamız tedavisine inanmalı, bunu yenebileceğini bilmeli hem de yakınları bu yolda ona destek olmalı. Olumsuz düşünceler bizim başarımızı çok etkiliyor. Moralsiz, mutsuz, stresli hastalarımız fiziki yükün yanı sıra psikolojik yüklerin de altında eziliyor.

Meme Kanseri gerçeğiyle tanıştığı andan itibaren, hemen her kadın, hayatında bir düzenleme yapması gerektiğini düşünerek, doktorlarının önerdiği tedavilerin dışında da önlemler alma ihtiyacı hisseder.
Meme Kanserlerinin önemli bir kısmının lenf yolları aracılığı ile yayıldığı bilinmektedir. Bu özelliği nedeniyle de lenf sıvısı içerisinde bulunan kanserle mücadele eden hücreler ve onların aktiviteleri ve vücuttaki dağılımları da meme kanseriyle savaşta, lenf sistemini anlamakta büyük önem taşımaktadır. Lenf damarları, vücudumuzda diğer kan dolaşım sisteminin aksine kendi pompalama ve kapakçık sistemlerine sahip değildir. Lenf sıvısı vücudumuzda dolaşabilmek için kasların oluşturduğu pompalama gücüne ihtiyaç duyarlar. Bu pompalama sisteminin doğru çalışmadığı , yani hayatını daha az aktif geçiren kişilerde lenf sıvısının düşük aktivitesi ve bu durumun beraberinde getirdiği obezite problemi olan hastalarda meme kanserinin seyrinin daha olumsuz olduğunu bilmekteyiz.
Son yıllarda meme kanseri seyri üzerine yayınlanan en önemli çalışmalardan birinde, haftada düzenli olarak, 3 defa 30 dakika tempolu yürüyüş veya yüzme sporuyla uğraşanlarda, meme kanserinin olumsuz seyrinin %20 daha az olduğu gösterilmiştir. Ayrıca meme kanseri olmayan kişilerde, aynı egsersiz alışkanlığının meme kanserini %12 azalttığı da belirtilmiştir. Ayrıca, özellikle koltukaltı lenf bezleri alınmak zorunda kalınan kadınlarda, spor yapanlarda yapmayanlara göre lenfödemin daha az geliştiği de gösterilmiştir.
Alternatif tedavi ve spor yöntemleri arasında adı sıkça anılan yoga’nın da, meme kanserli hastalar üzerindeki olumlu etkileri bilimsel olarak gösterilmiştir. Aslen Hint kökenli bir meditasyon tekniği olan yoga, kelime anlamı olarak kontrol etmek, biraraya getirmek demektir.
Yoga tekniklerinin, meme kanserli kadınları biraraya getirerek uygulanabilmesi, meme kanserli kadınların dayanışması ve onların mutlu bir şekilde eğlenerek ve dinlenerek vakit geçirebilmesi açısından son derece olumlu etkiler yaratmaktadır. Yoga’nın asıl önemli etkisi de, dolaşım, solunum sistemleri ve ruh sağlığı üzerindeki olumlu etkileridir. Yoga tekniğinin en önemli parçası olan nefes alma ve verme egzersizleri, gerek kadınlarda bulunan kaygı halini azaltmada, gerekse de, diyafram ve lenf sisteminin ana merkezleri üzerinde oluşturduğu dengeli basınç etkisiyle, lenf sisteminin hastalıkla savaşında büyük katkı yaratmaktadır. Bu konuda özellikle ışın tedavisi alan ve yoga uygulayan kadınlarla ilgili güçlü kanıtlara sahip bir makalede, yoga uygulayan kadınlarda hastalıkla ilgili olumsuzlukların daha az gözlendiği ve bu yöntemleri uyguladıkça, bu olumlu etkilerin devam ettiği kanıtlanmıştır.
Yoga ve egzersiz, meme kanserli kadınlarda, kemoterapi, cerrahi ve ışın tedavisi ile birlikte uygulandığında, tıbbi tedaviler gibi etkili destek ve tedavi araçlarıdırlar.

Kadınların hayatını kâbusa çeviren ve kadınların ölüm sebepleri arasında çok yüksek bir orana sahip olan meme kanseri konusunda yapılan atılım bilim dünyasında heyecan yarattı. Bu yeni görüntüleme tekniklerinin devreye girmesi uzmanlar tarafından, son 30 yılda konuyla ilgili atılmış en büyük adımlardan biri olarak değerlendirildi.
Meme Kanseri kadınların ölüm sebepleri arasında üst sıralardaki yerini kimselere kaptırmayan sinsi bir hastalık. Uzmanlar her yıl milyonlarca kadının hayatını kaybetmesine sebep olan bu kanser türü için geliştirilen yeni tarama/takip/teşhis kombinasyonundan umutla bahsediyor ve bunun son 30 yılın en büyük gelişmesi olduğunu söylüyor.
Mamografi, genetik test ve check up’ların birleşiminden oluşan yeni sistem meme kanseri vakalarının teşhisinde çığır açacak ve kadınların yanlış teşhis yüzünden yaşadığı korkuyu da ortadan kaldıracak.
İngiltere Ulusal Sağlık Sistemi (NHS) doktorları bu yeni programın denemelerini başlattılar. 40 yaş ve üzeri kadınlar bu program dahilinde mamografi ve genetik testlerle meme kanseri risk puanını öğrenebilecek. Böylece vakaların gözden kaçırılması ve yanlış teşhislerin önüne geçilebilmesi hedefleniyor.
İngiltere’de meme kanseri taramaları hali hazırda 50 ila 70 yaş aralığındaki tüm kadınlara yapılıyor.
Yeni uygulamada başarı elde edilmesi durumunda kadınlar artık ilk mamografilerini şimdikinden 10 yıl önce yani 40 yaşında yaptırabilecek ve bu mamografiler genetik testlerle de desteklenerek meme kanseri riski taşıyan kadınlar ve doktorları çok daha önce bu riskle ilgili önlem alabilecek.
Üstelik bu yeni uygulamada tek bir tarama yerine birçok test bir arada yürütülerek kişiye özel bir risk puanı belirlenerek bir sonraki tarama tarihi de gerekli görüldüğünde yapılacak. Böylece yanlış teşhisin ve gözden kaçan vakaların önüne geçilerek milyonlarca kadının hayatı kurtarılacak.
Devam eden denemelerde her beş kadından birinde görülen düşük riskte kişilere sonraki dört yıl boyunca yeni bir taramaya ihtiyaçları olmadığı söyleniyor. Bunun yanında riski yüksek bulunan kadınlar daha sık taramaya çağırılıyor.
Böylelikle de kadınların kendi kendilerini muayene ederken buldukları yumrular/kitleler bile görülmeden ve henüz tedavi için yeterli zaman varken kanseri ya da yüksek kanser riskini görebilmek ve hemen gerekli adımları atmak mümkün olacak.
Ancak meme kanseri taramasında kullanılan ve bir çeşit röntgen olan mamografi tek başına kullanıldığında her 100 kadından üçünde yanlış sonuç veriyor ve kanser taramasının sonucu negatif olsa da pozitif görünüyor; bu durum da kadınların gereksiz olarak endişelenmesine neden oluyor. Üstelik meme dokusunun yaşla birlikte değişimi, yağ-kas ve meme dokularının farklılaşması mamogramlardan alınan sonuçları etkiliyor.
Genç kadınların meme dokusunda daha az görülen yağ dokusu mamografide ortaya çıkan görüntüde kanserli doku gibi görülebiliyor bu da yanlış teşhislere yol açabiliyor. Üstelik bu yanlış yüzünden yağ dokusu az memelerde oluşan kanserlerin yüzde 40’ı bu sebepten gözden kaçabiliyor.
Öte yandan bu taramalar oldukça küçük ve erken safhadaki tümörleri tespit ediyor ancak bunların büyük çoğunluğu hiçbir zaman büyümüyor ve kötü huylu tümörlere yani kansere dönüşmüyor. Bunları ayırabilmek ve tedaviye ihtiyaç olup olmadığına karar verebilmek de doktorlar açısından oldukça zorlayıcı. Çünkü bazı durumlarda kanser riski nedeniyle hastalara gereksiz radyoterapi, kemoterapi ya da başka ilaçlı tedaviler uygulanabiliyor. Ve bunların etkileri de kadınlar için oldukça yıkıcı oluyor.
Cambridge Üniversitesi’nden Radyoloji Profesörü Fiona Gilbert bazı kadınların bu yüzden kendilerine hiç zarar vermeyecek tümörler yüzünden kanserli olarak damgalandığını aktarıyor.
Bu yeni ve çığır açacak uygulamanın devam eden denemelerinde 10 bin kadın yer alıyor. Bunların yarısına standart 3 yılda 1 mamografi uygulanıyor. Diğer yarısına da mamografiyle birlikte meme yoğunluğu ölçümü, kanser riskini taramak için tükürükten alınan genlerin teste sokulması ve kapsamlı bir sağlık anketi yapılması gibi kombine bir yaklaşım sunuluyor.
Kanser riski düşük çıkan kadınlara dört yılda bir mamografi önerilirken riskin yüksek bulunduğu kadınlar yılda bir defa mamografiye çağırılıyor.
Prof. Gilbert “60’lı ve 70’li yaşlarındaki kadınlarda meme kanseri görme ihtimalimiz daha fazla; yaş meme kanserinde önemli bir risk faktörü ancak genç kadınlar da meme kanserine yakalanıyor ve bizim onlara eğer ailelerinde meme kanseri hikayesi yoksa önerebileceğimiz bir çözüm yolumuz yok.” diyerek durumun ciddiyetini özetliyor.
Taramayı herkes için 50 yaşında başlatmak yerine daha akılcı davranmalıyız diyen uzmanlar meme kanserinin her 8 kadından birini etkilediğini, her gün en az 150 kadına meme kanseri teşhisi koyulduğunu hatırlatıyor.

Fransa’da yapılan yeni bir araştırmada, yapay tatlandırıcı kullanmanın kanser olmayı tetiklediği ortaya çıktı. 103 bin kişi üzerinde yapılan araştırmada, tatlandırıcı kullanan kişilerin, kullanmayanlara göre kanser olma ihtimallerinin yüzde 13 daha fazla olduğu belirtildi.
Fransız Ulusal Sağlık ve Tıbbi Araştırma Enstitüsü ve Sorbonne Paris Nord Üniversitesi’nden uzmanlar, sekiz yıl boyunca 100.000 kişinin yemek programını ve sağlığını izledi. Düzenli olarak yapay tatlandırıcılar tüketen kişilerde kanser riskinde yüzde 13’lük bir artış buldular. Dana önce yapılan çalışmalarda böyle bir bulguya rastlanmamıştı. Çalışma, meme ve obezite ile ilişkili kanser riskini artırdığını gösterdi.
2009-2021 arasında 103 bin kişinin verilerini analiz eden bilim insanları, tatlandırıcılarda bulunan aspartam ve asesülfam potasyumun daha yüksek kanser riski oluşturduğunu söyledi.
Şeker nedeniyle kilo alımını önlemek amacıyla milyonlarca kişi tarafından kullanıldığı belirtilen yapay tatlandırıcıların etkisi, sigara, kötü beslenme, yaş ve fiziksel aktivite gibi diğer değişkenlerle karşılaştırarak incelendi.
Fransa’nın INSERM enstitüsünde araştırma direktörü ve çalışmanın koordinatörü Mathilde Touvier, verdiği demeçte, fazla miktarda tatlandırıcı tüketen katılımcılarda tüketmeyenlere kıyasla kanser riskinin yüzde 13 daha fazla olduğunu vurguladı. 103 bin katılımcının yüzde 79’u kadındı ve yüzde 37’si yapay tatlandırıcılar tüketti.
Meşrubatlar tüketilen yapay tatlandırıcıların yarısından fazlasını oluştururken, kutu tatlandırıcılar yüzde 29’unu oluşturdu. Çalışmanın bulgularında tatlandırıcı kullanımının “meme kanseri ve obezite ile ilişkili kanserler için daha yüksek riskler oluşturduğu tespit edildi.
Touvier, “tüketicilerin yaşam tarzlarıyla bağlantılı önyargıları tamamen dışlayamayız” diyerek, çalışmanın sonuçlarını doğrulamak için daha fazla araştırma yapılması çağrısında bulundu. ABD Ulusal Kanser Enstitüsü ve İngiltere Kanser Araştırmaları, tatlandırıcıların kansere neden olmadığını ve Avrupa Gıda Güvenliği Otoritesi tarafından kullanım için yetkilendirildiğini söylemişti.
Londra Kanser Araştırmaları Enstitüsü’nden Michael Jones ise çalışmada bildirilen bağlantının “nedensellik anlamına gelmediğini” ve “yapay tatlandırıcıların kansere neden olduğunun kanıtı olmadığını” söyledi. Bulguların “tatlandırıcı yerine yapay tatlandırıcı kullanan kişilerde kanser riskinin artabileceğini” öne sürebileceğini söyledi.
Fransız araştırmacılar, ortalama yaşı 42 olan 102.865 Fransız yetişkinin beslenme ve sağlık kayıtlarına baktılar. Dörtte üçü kadındı.
Veriler, katılımcıların her altı ayda bir 24 saatlik diyet kayıtları sunduğu, devam eden bir günlük süreli beslenme çalışması toplandı.
Araştırmacılar yapay tatlandırıcı alımını, katılımcılar tarafından Ocak 2021’e kadar bildirilen kanser teşhisleriyle karşılaştırdı.
Katılımcıların yaklaşık yüzde 37’si günde en az bir kez yapay tatlandırıcılar tüketti. Çalışmanın sonunda 3.358’ine kanser teşhisi konmuştu ve hastalıklarının tespit edildiği andaki ortalama yaşları 59,5 idi.
Bunlardan 982’si meme kanseri, 403’ü prostat kanseri ve 2.032’si obezite ile ilişkili kanserlerdi.

Covid-19’a karşı ürettiği aşıyla da bilinen İngiltere merkezli AstraZeneca ilaç firması, meme kanseri ile mücadele eden ilaçla ilgili umut verici araştırma sonuçlarını yayınladı.İngiltere merkezli AstraZeneca ilaç firması, meme kanseri ilacıyla ilgili yeni araştırmaları yayınlarken, yeni bir tedavi olasılığı müjdesi verdi.
Daha önce yaptığı corona virüsü aşısıyla da adından söz ettiren firma, meme kanseri ilacıyla ilgili yeni bir çalışmanın hastalığın en ileri aşamasına geçen kişilerde bile tümörün ilerleme riskini yarı yarıya azalttığını ve en yaygın olarak teşhis edilen kanserlerden biri için yeni bir tedavi olasılığı sunduğunu vurguladı.
AstraZeneca ve Japon Daiichi Sankyo Co., ilaç üreticilerinin ortaklaşa geliştirdiği Enhertu isimli ilacın, araştırmaya katılan kişilerde, hastalığın ilerlemesini ortalama 9,9 ay, kemoterapi verilenlerde ise 5,1 ay azalttığını ortaya çıkardı.
Yapılan araştırmalarda, ilaç ayrıca ölüm riskini kemoterapiye kıyasla yüzde 36 oranında azalttığı da belirlendi.
Enhertu isimli ilacın, kanser hücrelerinin yüzeyinde bulunabilen HER2 adı verilen bir tür reseptörü hedefleyerek ve bölgeye gizli ama güçlü bir kemoterapi dozu vererek çalıştığı belirtildi.
Dünya Sağlık Örgütü’ne göre meme kanseri, son zamanlarda dünyada en sık teşhis edilen kanser türü olarak akciğer kanserini geride bıraktı. Bu yüzden ilaç firmaları da meme kanseri üzerine araştırmalarını yoğunlaştırdı. Son olarak ABD merkezli biyoteknoloji ve ilaç şirketi Gilead, geliştirdikleri Trodelvy isimli ilacın meme kanserinin ilerlemesinin dikkat çekici bir şekilde yavaşlattığını açıklamıştı.
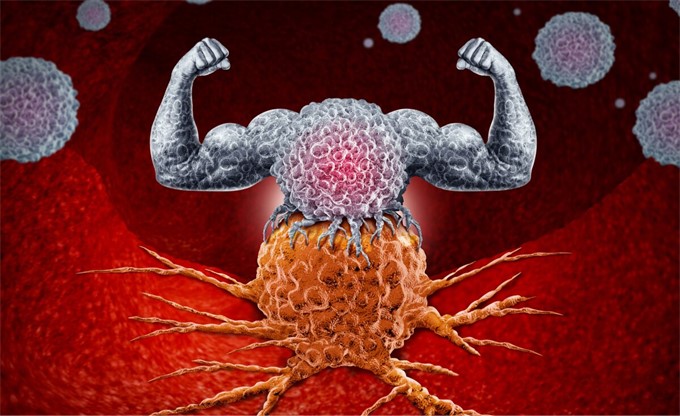
İmmün sistem yani bağışıklık sistemi vücudumuzu enfeksiyonlara ve hastalıklara karşı korumaktadır. Esasen immün sistem kansere karşı da olukça etkin bir savunma mekanizmasıdır. Bunun yanında kanser ise bağışıklık sisteminden kaçabilen oldukça karmaşık yapıya sahip bir hücredir.
Kanser immünoterapisi ise immün sistem hücrelerinin kanser hücrelerini tanıyabilmesini ve yok etmesini sağlayacak şekilde immün sistemi yönlendirebilen ilaçlar veya yöntemler olarak kullanılmaktadır.
Normalde bağışıklık sistemi hücreleri anormal hücreleri bulular ve yok ederler. Büyük oranda da kanser hücrelerini bulabilir ve yok edebilirler. Ancak kanser hücreleri immün sistemden kaçabildiklerinde hastalığa sebeb olabilirler. Bir çok kanser tipinde patolojik incelemelerde kanser hücrelerinin çevresinde lenfositler saptanmıştır. Bu lenfositlere tümörlü bölgeye girebilen lenfositler (TIL) denmektedir. TIL hücrelerinin varlığı temel olarak en önemli savaşçılarımızdan olan lenfositlerin kanser hücrelerini tanıyabildiği ve önlemek için harakete geçtiği anlamına gelmektedir. TIL miktarı tümör dokusunda ne kadar fazlaysa genellikle kanser daha iyi seyreder.
Kanser hücrelerindeki genetik değişiklikler bağışıklık sisteminden daha kolay kaçmalarına neden olabilmektedir.
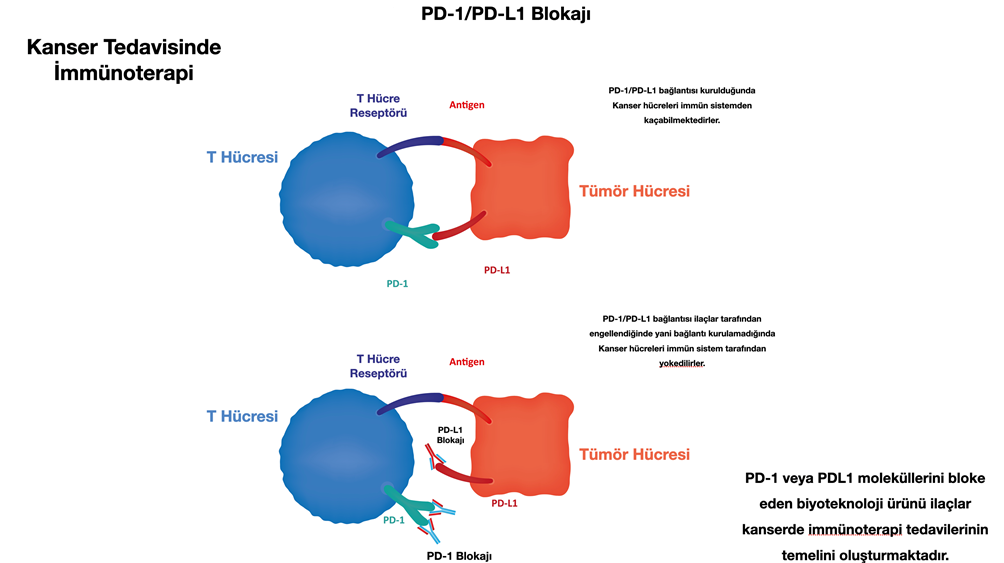
Kanser hücrelerinin yüzeylerindeki proteinler (PD-L1) bağışıklık sistemi hücrelerinin onları tanımasını engelleyebilmektedir.
Ayrıca bazı immün sistem hücreleri (T düzenleyici, Treg, gibi) bağışıklık sisteminin diğer hücrelerinin kansere karşı etkili olmasını engelleyebilmektedirler.
İşte bu noktada immünoterapi ilaçları kansere karşı etkili immün hücrelerin (T hücresi, NK hücresi, makrofajlar gibi) kanser hücrelerini tespit ederek kanser karşı etkin olabilmeleri sağlayan ilaçlardır.
Kanserde immünoterapi kararı vermeden önce mutlaka kapsamlı genomik profilleme yapılarak karar verilmelidir. Kansereki genetik değişiklikler immünoterapinin dizaynında ve kararında en temel belirleyicilerdendir. Sadece PD-L1 veya bir kaç belirteç bakılarak verilen immünoterapi kararları eksik ve yetersiz olabilmektedir. Özellikle tümör mutasyon yükünün belirlenerek verilecek kararlar için kapsamlı genetik profilleme gereklidir.
Günümüzdeki en önemli immünoterapi ilaçları PD-L1, PD-1 ve CTL4 proteinlerini bloke eden ilaçlardır. Kısaca bu ilaçlara immün kontrol noktası inhibitörleri denmektedir.
İmmünoterapi kararında önemli olan parametreler;
• PD-L1 durumu
• İmmün hücrelerin tümörlü dokuda bulunmaları ve oranları
• Tümörün immün hücreler tarafından daha kolay tespit edildiğinin göstergesi olan parametreler (MSI, mikrosatellit instabilite durumu; TMB, tümör mutasyon yükü; )
• İmmünoterapiye karşı direnci gösteren mutasyonlar (PTEN, SKK11 gibi. Araştırma safhasında olmakla önemli veriler mevcuttur. )
• İmmünoterapinin daha etkili olabileceğini gösteren mutasyonlar (ARID1A, POLE/POLD1, PBRM1 gibi. Bu verilerle de ilgili önemli kanıtlar olmakla birlikte araştırma safhasındadır.)


Meme kanseri, meme dokusunu oluşturan hücre gruplarından birinin değişime uğraması ve kontrolsüz olarak çoğalması nedeniyle oluşan tümör sonucu ortaya çıkan bir hastalık.
Kanserli doku, önce yakın çevresine sonra, memeye yakın lenf bezlerine yayılıyor. Zamanında tanı konulup tedavi edilmeyen hastalarda kanser diğer organlara yayılarak tedavisi olanaksız evreye geçiyor.
Nature dergisinde yayınlanan Nicola Aceto ve arkadaşları tarafından Bazel Üniversitesi’nde gerçekleştirilen deneysel çalışmada kanda dolaşan ve sonrasında metastaz yapan meme kanseri tümör hücrelerinin daha çok uyku döneminde ortaya çıktığını gösterdiler.
Otuz meme kanserli deney hayvanında yapılan çalışmada hasta uyku döneminde iken tümörün dolaşıma daha fazla dolaşan kanser hücresi saldıkları gösterildi. Ayrıca gece uykuda iken tümörden ayrılan hücrelerin, gündüz dolaşıma salınan hücrelere göre daha hızlı çoğaldıkları ve metastaz yapma potansiyellerinin de daha fazla olduğu gösterildi.
Bazı kanser türlerinde dolaşımdaki kanser hücrelerinin saptanıp buna yönelik tedavi planlanması yönünde araştırmalar yoğun şekilde devam ederken, tümörü tamamen çıkarılmış bireylerde dolaşımda bulunan kanser hücre yüküne göre daha yoğun tedavi uygulaması gündeme gelebileceği, ayrıca bu hücrelerde yapılan genetik ve moleküler analizler hedefe yönelik tedaviler açısından yol gösterici olabileceği belirtiliyor. Bu çalışmada gece alınan kanda saptanan tümör hücreleri daha önemli bir bulgu olabilir. Uyku düzeninden sorumlu olan melatonin hormonu muhtemelen bu farklılık üzerinde etkili. İleride bu çalışmanın sonuçları hem tedavi planlamasında hem de prognoz tayininde önemli ilerlemelere yol açabilecek başka çalışmalara ışık tutabilir.
Areola; göğüs ucu çevresindeki koyu renkli halkalar olarak tanımlanır ve tıp dilinde kullanılan Latince bir kelimedir. Meme üstünde koyu ve pütürlü bir yapıya sahip olan Areola bölgesi, meme başını çevreleyen koyu renkli daire şeklinde olup ortalama 5 santim çapındadır.
Meme içinde kanserleşen bir hücrenin, bir tümör oluşturması ve bir uzmanın muayene sırasında anlamasına ya da radyolojik incelemede belli olmasına kadar hayli uzun zaman geçmesi gerekiyor. Kadınlar genellikle en az 1 cm. büyüklüğüne ulaşmış bir kitleyi, elle kontrol yöntemi sayesinde fark edebiliyorlar.
Metastatik meme kanseri olan kişiler geceleri gözlerini kapattığında kanserleri uyanır ve yayılmaya başlar.
Bu hafta Nature’da meme kanseri metastazının günün her saatinde aynı oranda gerçekleştiği varsayımını tersine çeviren çarpıcı bulgu yayınlandı.
Araştırmacılar, sonuçların gelecekte doktorların kanserli insanlardan kan örnekleri alma şeklini değiştirebileceğini söylüyor.
ETH Zürih’te moleküler onkoloji profesörü olan kıdemli yazar Nicola Aceto, “Bizim görüşümüze göre, bu bulgular sağlık uzmanlarının biyopsi yaptıkları zamanı sistematik olarak kaydetme ihtiyacını ortaya çıkarabilir” diyor.
Araştırmacılar, günün farklı saatlerinde analiz edilen örneklerde dolaşan tümör hücrelerinin sayısında açıklanamayan bir fark gözlemlediler.
Aceto, “Meslektaşlarımdan bazıları sabahın erken saatlerinde veya akşam geç saatlerde çalışıyor; bazen alışılmadık saatlerde de kan tahlili yapıyorlar” diyor.
İnsanlardan çok daha fazla sayıda dolaşımdaki kanser hücresine sahip gibi görünen fareler, başka bir ipucu verdi: Fareler, kan örneklerinin en sık alındığı gün boyunca uyudu.
İsviçreli araştırmacılar neler olup bittiğini araştırmak için meme kanserli 30 kadın üzerinde çalıştılar (metastaz yapmamış erken meme kanserli 21 hasta ve evre IV metastatik hastalığı olan 9 hasta).
Bu çalışma sonucunda “çarpıcı ve beklenmedik bir model” buldular: Dolaşan tümör hücrelerinin çoğu (yüzde 78,3) gece alınan kan örneklerinde bulunurken, gündüz örneklerinde çok daha düşük bir miktar bulundu.
Araştırmacılar farelere meme kanseri hücreleri enjekte edip gün içinde kan örnekleri aldıklarında da aynı sonucu buldular. Dolaşan tümör hücreleri, fare dinlenirken çok daha yüksekti.
Araştırmacılar, ilginç bir şekilde, dinlenme döneminde toplanan kanser hücrelerinin “metastaz yapmaya oldukça yatkınken, aktif fazda üretilen dolaşımdaki tümör hücrelerinin metastatik yetenekten yoksun olduğunu” söyledi.
Genetik analiz, farelerden ve istirahat halindeki insanlardan alınan tümör hücrelerinin, mitotik genlerin ekspresyonunu artırdığını ortaya koydu. Mitotik genler hücre bölünmesini kontrol ettiğinden, bu onları metastaz yapmada daha iyi hale getirir.
Araştırmacılar, açık-koyu rutini değiştirerek bazı farelere jet gecikmesi verdikleri deneyler yaptılar. Sirkadiyen ritmi bozmak, farelerde dolaşan tümör hücrelerinin konsantrasyonunda büyük bir azalmaya yol açtı.
Başka bir deneyde, araştırmacılar farelere uyanıkken vücutta bulunanlara benzer hormonlar vermenin, fare dinlenirken dolaşımdaki tümör hücrelerinin sayısını etkileyip etkilemediğini test etti.
Farelere testosteron, insülin (şekeri enerjiye dönüştürmeyi mümkün kılan bir hormon) ve deksametazon (stres hormonu olan kortizol gibi davranan sentetik bir kimyasal) enjekte ettiler.
Araştırmacılar, dinlenme döneminde (tümörün normalde en agresif olduğu zaman) alınan bir kan örneğinde dolaşan tümör hücrelerinin sayısında “belirgin bir azalma” buldular.
Çalışmanın ilk yazarı ve ETH Zürih’te moleküler onkoloji araştırmacısı olan Zoi Diamantopoulou, “Araştırmamız, dolaşımdaki kanser hücrelerinin orijinal tümörden kaçışının, gece ve gündüz ritimlerimizi belirleyen melatonin gibi hormonlar tarafından kontrol edildiğini gösteriyor” diyor. Bu makale Nature’da yayınlandı.

Araştırmacılar, üçlü negatif meme kanserinin (TNBC-Triple-Negative Breast Cancer) gelişmesini önlemek için türünün ilk örneği bir aşı üzerinde çalışıyorlar.
Tümör hücrelerini üç anahtar reseptör için negatif test ettiği için Üçlü Negatif Meme Kanseri denir.
Östrojen ve progesteron kadın hormonlarıdır. HER2, hücrelerin büyümesine yardımcı olan bir proteindir.
Bu neden önemli? Çünkü bu reseptörlere sahip meme kanserleri için birkaç etkili tedavi vardır. TNBC’nin tedavisi genellikle daha zordur çünkü hormon tedavilerine veya hedefe yönelik tedavilere yanıt vermez.
TNBC, diğer meme kanseri türlerinden daha hızlı büyüme ve yayılma eğilimindedir. Yüksek bir tekrarlama oranına sahiptir ve sonuç genellikle daha az elverişlidir. Meme kanserlerinin yüzde 10-15’i üçlü negatif meme kanseri negatiftir.
Bağışıklık sisteminin kanser hücreleriyle savaşmasını sağlayan bir tedavi türü olan immünoterapi ile ilgili geçtiğimiz günlerde yeni bir araştırma yayınlandı. Chicago’da yapılan Amerikan Klinik Onkoloji Derneği Toplantısı’nda Fransız araştırmacıların önemli bir çalışma sunuldu. Bu çalışmaya göre reçetesiz de satın alınabilen ateş düşürücü ve ağrı kesici ilaçlar immünoterapiyle beraber kullanıldığında tedaviden alınan faydayı azaltıyor. Bu nedenle immünoterapi hastaları tedavileri boyunca ağrı kesici ve ateş düşürücü ilaçları hekimlerine danışarak kullanmalı.
Çalışmada 600’den fazla ileri evre kanseri olan hasta kontrol edildi. Raporda hastaların gerek genel, gerekse hastalık ilerlemesi olmadan olan sağ kalım oranları incelendi. Bu grup ilacı kullanan hastaların, ilaç almayan hastalara göre hastalıklarının daha kötü seyrettiği rapor edildi.
Ağrı kesici ve ateş düşürücü bazı ilaçların T hücreleri (Bağışıklık sistemi hücreleri) üzerindeki etkileri nedeniyle hastalarda immünoterapi etkinliğinin daha az olacağı için dikkatli kullanılması oldukça önemli.
Buna ek olarak bilindiği gibi immünoterapi ilaçları vücudun bağışıklık sistemini harekete geçirerek kanserle mücadele edilmesini sağlayan ilaçlardır. Bu grup ilaçlar kemoterapi olmadığı için kemoterapi tedavisinde sıklıkla görülen kusma, saç dökülmesi gibi yan etkiler olmaz ancak bu tedavilerle nadiren de olsa alerjik reaksiyonlar görülebilir ve bu reaksiyonlar kendisini ishal, nefes darlığı, öksürük, halsizlik, cilt döküntüsü, iştah azalması, bulantı şeklinde gösterebilir. Ancak kemoterapiye kıyasla bu ilaçlarla görülen bu grup yan etkiler daha nadirdir ve doktorunuza bildirmeniz halinde tedavi edilebilir.
İmmünoterapi alan hastaların bağışıklık sistemlerini güçlendirmek için sadece aşağıdaki önerileri uygulamaları yeterlidir.

Sıçramalı (metastatik) meme kanseri tedavisinde yeni tedavi yaklaşımlarının hem hastaların sağ kalımlarını artırıyor hem de kemoterapi ihtiyacını azaltıyor. Özellikle hormon reseptör düzeyi pozitif olan sıçramalı meme kanserlerinde artık yeni hedefli tedavilerle kemoterapiye ihtiyaç kalmadan hastalık kronik hale getirilebiliyor.
Meme kanseri tedavisinde, cerrahi, kemoterapi, radyoterapi, hormonoterapi ve hedefe yönelik tedaviler gibi farklı tedaviler kullanılır. Hangi tedavinin ne zaman kullanılacağına meme kanserinin tipine göre karar verilir. Her tedavi yönteminin etkileri ve yan etkileri de birbirinden farklıdır.
Meme kanserinin en sık koltuk altına sıçramakla birlikte elimizdeki tedavilerle koltuk altına sıçramış bir meme kanseri vakası bile tam olarak iyileşebiliyor. Ancak tanıda geç kalınırsa, hastalık kemiğe, akciğere, karaciğere, karın içine, lenf bezlerine, boyuna sıçrayabiliyor. Bizim amacımız sıçramalı meme kanserini de kronik hale getirmek. Özellikle hormon reseptör düzeyi pozitif olan sıçramalı meme kanserlerinde artık yeni hedefli tedavilerle kemoterapiye ihtiyaç kalmadan, hastalık; tansiyon, diyabet gibi kronik hale getirilebiliyor.
Eylül 2021 de gerçekleştirilen Avrupa Onkoloji Kongresinde (ESMO 2021), sunulan bir araştırmaya göre Hormon pozitif olan sıçramalı meme kanserinde yeni hedefli tedavilerin standart tedavi olan hormon ilaçlarına eklenmesiyle; hastaların sağ kalımları anlamlı ölçüde uzayarak sağ kalımların 6 yılların üzerine çıktığı görüldü. 6.6 yıllık takip sonuçlarında hastaların hala yaşam sürelerinin uzayarak devam ettiği gösterildi.
Hastaların, hastalığı ilerlediğinde kemoterapiye geçme ihtimalleri akıllı ilaçlar sayesinde giderek ötelendi. Kemoterapinin yan etkileri fazla çünkü sağlıklı hücrelere de zarar veriyor. Akıllı ilaçlar hem ağızdan hap olarak kullanılıyor, hastaneye bağımlılığı azaltıyor hem de yan etkileri halsizlik, yorgunluk, döküntü gibi kolay baş edilebilen yan etkiler oluyor. Böylece hem kemoterapiye ihtiyaç azalıyor hem yaşam süresi uzuyor hem de hastaların hayat kalitesi artıyor. Sıçramalı bir hastalık tansiyon, şeker gibi uzun süreçli bir hastalık haline geliyor.

Meme kanserinden kurtulanlar bir dizi sağlık probleminden etkilenebilir, ancak çoğu zaman büyük bir endişe kanserle tekrar karşı karşıya kalmaktır. Tedaviden sonra tekrar ortaya çıkan kansere nüks denir. Ancak bazı kanserden kurtulanlar daha sonra yeni, ilgisiz bir kanser geliştirir. Buna ikinci kanser denir .
Meme kanseri olan kadınlar başka kanserlere yakalanabilir. Meme kanserinden kurtulanların çoğu tekrar kansere yakalanmasa da, aşağıdakiler de dahil olmak üzere bazı kanser türlerine yakalanma riski daha yüksektir:
Meme kanserinden kurtulanlarda en sık görülen ikinci kanser başka bir meme kanseridir. Yeni kanser, karşı memede veya meme koruyucu cerrahi (lumpektomi gibi) ile tedavi edilen kadınlarda aynı memede ortaya çıkabilir .
Genetik faktörlere bağlı kanserler
Bazı ikinci kanserler için ortak genetik risk faktörleri rol oynayabilir. Örneğin, BRCA genlerinden birinde mutasyona sahip kadınlarda meme kanseri, yumurtalık kanseri ve diğer bazı kanser riskleri artar.
Radyasyon tedavisine bağlı kanserler
Akciğer kanseri: Tedavilerinin bir parçası olarak mastektomi sonrası radyasyon tedavisi gören kadınlarda akciğer kanseri riski daha yüksektir . Sigara içen kadınlarda risk daha da yüksektir. Lumpektomi sonrası memeye radyasyon tedavisi alan kadınlarda risk artmıyor gibi görünmektedir.
Sarkom: Memeye uygulanan radyasyon tedavisi, tedavi edilen bölgelerdeki kan damarları (anjiyosarkomlar), kemik (osteosarkomlar) ve diğer bağ dokularının sarkomları riskini de artırır. Genel olarak, bu risk düşüktür.
Bazı kan kanserleri: Meme radyasyonu, daha yüksek lösemi ve miyelodisplastik sendrom (MDS) riski ile bağlantılıdır. Genel olarak, yine de, bu risk düşüktür.
Kemoterapiye bağlı kanserler
Erken meme kanseri için belirli kemoterapi (kemo) ilaçlarını aldıktan sonra lösemi ve miyelodisplastik sendrom geliştirme riskinde küçük bir artış vardır . Hem kemoterapi hem de radyasyon tedavisi verilirse risk daha yüksektir.
Tamoksifen ile tedaviye bağlı kanserler
Tamoksifen almak , hormon reseptörü pozitif meme kanserinin geri gelme şansını azaltır. Aynı zamanda ikinci bir meme kanseri riskini de azaltır. Ancak tamoksifen rahim kanseri (endometriyal kanser ve rahim sarkomu) riskini artırır. Yine de, tamoksifen alan çoğu kadında genel rahim kanseri riski düşüktür ve araştırmalar bu ilacın meme kanseri tedavisindeki faydalarının ikinci bir kanser riskinden daha büyük olduğunu göstermiştir.
Meme kanseri tedavisi sonrası takip
Meme kanseri tedavisini tamamladıysanız, kanserin geri döndüğüne dair işaretler aramak için yine de doktorunuzu düzenli olarak görmelisiniz. Her iki memenizi de aldırmadıysanız, meme kanserini (ya kanserin nüksetmesi ya da yeni bir meme kanseri) aramak için yıllık mamografi çektirmeniz gerekir.
Meme kanserinin nüksetmesinden veya yeni bir hastalıktan veya ikinci bir kanserden kaynaklanabileceğinden, herhangi bir yeni semptom veya sorun hakkında doktorunuzu bilgilendirin. Örneğin, menopozdan sonra veya dönemler arasında kanama veya lekelenme gibi anormal adet kanaması, rahim kanserinin bir belirtisi olabilir.
İkinci bir kanser olma riskimi azaltabilir miyim?
Tüm kanserleri önlemenin kesin bir yolu yoktur, ancak riskinizi azaltmak ve mümkün olduğunca sağlıklı kalmak için atabileceğiniz adımlar vardır. Yukarıda belirtildiği gibi önerilen erken teşhis testlerini almak, bunu yapmanın bir yoludur.
Tütün ürünlerinden uzak durmak da önemlidir . Sigara, meme kanserinden sonra görülen ikinci kanserlerden bazıları da dahil olmak üzere birçok kanser riskini artırır.
Sağlığın korunmasına yardımcı olmak için meme kanserinden kurtulanlar ayrıca:
Sağlıklı bir kiloya ulaşın ve bu kiloda kalın
Bol miktarda meyve, sebze ve kepekli tahıllar içeren gıdalar tüketin ve işlenmiş kırmızı etleri, şekerli içecekleri ve yüksek oranda işlenmiş gıdaları sınırlayan veya bunlardan kaçınan sağlıklı bir beslenme düzenini takip edin.
Alkol almamak en iyisidir . İçki içiyorsanız, kadınlar için günde 1, erkekler için günde 2’den fazla içmeyin.
Bazı özellikleri taşıyan kadınlarda, meme kanserinin daha sık görüldüğünü biliyoruz. Bu özelliklere risk faktörleri diyoruz. Bu risk faktörlerini taşıyan kişilerin mutlaka meme kanserine yakalanacakları söylenemez. Sadece, bu faktörleri taşımayanlara göre, daha fazla meme kanserine yakalanma olasılıkları olduğunu biliyoruz. Bu faktörleri taşımayan kişiler de meme kanserine yakalanabilirler. Meme kanserine yakalanan kadınların yarısı, bu risk faktörlerini hiç taşımamaktadır. Bu nedenle, risk faktörlerinin taşımayan kişilerinde olağan kontrollarını düzenli yaptırmaları önemlidir.
Birinci derece akrabada (anne, kızkardeş ve kızı) meme kanseri varlığı en önemli risk faktörüdür. Örneğin, kız kardeşi veya annesi meme kanserine yakalanan bir kadının, ömür boyu meme kanserine yakalanma riski % 12-14 den (% 12-14 tüm kadınlar için ömür boyu risk) % 18-20 ye çıkmaktadır. Bu durumda olan kadınlar daha sık ve dikkatli izlenmelidir, riskin büyüklüğüne göre bu durumda olan kadınlarda tarama başlangıç yaşı ve tarama metodlarında değişiklerler söz konusudur. Bu durumda olan kadınlar tarama programlarının düzeni için ilgili radyolog veya klinisyenlerine başvurmalıdır.
Birden fazla birinci derece akrabalarında meme kanseri bulunan kadınlar, meme kanseri genetik danışmanlığının yapıldığı kliniklere baş vurarak risklerini hesaplattırmaları gerekir. Eğer aile geçiş riski yüksek bulunursa, genetik test yapılabilir.
Meme kanserine yakalanma riskini artıran en önemli ikinci faktör yaştır. İleri yaş önemli bir risk faktörüdür. Yeni meme kanseri tanısı konan kadınların % 70’i, 50 yaş üzerindedir. Diğer bir deyimle, yaşı 50 yaş üzerinde olan kadınlarda meme kanseri görülme sıklığı, yaşı 50 yaşın altında olan kadınlardan 4 kat daha fazladır.
Kişisel meme kanseri hikayesi: Daha önce meme kanseri geçirmiş ve tedavi olmuş kadınlarda, diğer memede kansere gelişme olasılığı normal kadınlara göre 3-4 kat daha fazladır.
Daha önce meme biopsisi yapılmış olması: Memede bir kitle nedeni ile biopsi yapılmış ve iyi huylu bir tümör saptanmış olabilir. Bazı kanser olmayan iyi huylu tümörlerin bulunması, kanser gelişme riskini değişik oranlarda artırabilmektedir. Bu, tümörün hücresel yapısına göre değişir. Örneğin, yapılan bir biopside, çıkartılan kitlenin patolojik incelemesi sonucu atipik hiperplazi tanısı konmuş kadınlarda ( bu tamamen iyi huylu bir tümördür), meme kanseri gelişme oranı normal kadınlara göre daha fazladır.
Diğer daha önemsiz risk faktörleri ise aşağıdaki gibidir:

Meme kanserinin tedavisi cok sayıda tıp dalının birlikte calışmasını gerektirir. Birçok hastada cerrahi tedavi ilk basamağı oluşturmakla birlikte, operasyon sonrası patolojik inceleme sonuçlarına göre radyoterapi, kemoterapi ve hormon tedavisinden biri, birkaçı veya hepsi belli bir sırayla uygulanmaktadır. Cerrahi tedavi ve radyoterapi daha çok tümorün bolgesel kontrolunu sağlamada önemli iken, kemoterapi ve hormonoterapi ise sistemik kontrole yardımcı olmaktadır.
Meme kanseri için uygulanacak tedaviye karar verilirken hastaya durumu hakkında ayrıntılı bilgi verildikten sonra aşağıdaki tedavi seçenekleri hastayla birlikte tartışılmalıdır.
Erken evrede yakalanan meme kanserlerinde ilk tercih, cerrahi oluyor. Cerrahi yöntemde ya meme tümörü, etrafında temiz doku olacak şekilde meme dokusundan çıkarılıyor ya da tüm meme alınıyor. Ayrıca koltukaltına tümörün yayılıp yayılmadığını anlamak için bazı lenf bezleri çıkarılıyor. Yapılan cerrahi girişimlerle öncelikle hastalığın evresi belirleniyor ve hangi ek tedavilerin gerekli olduğu (ışın, hormon, kemoterapi) saptanıyor.
Günümüzde cerrahi tedavideki gelişmeler ve yapılan ek tedavilerdeki ilerlemeler sayesinde birçok hastada mükemmel sonuçlar alınabiliyor.
Geçmişte, memenin tamamının çıkarılmasından ve koltukaltı lenf bezlerinin tamamen temizlenmesinden başka seçenek olmadığı düşünülüyordu. Ancak günümüzde erken dönemde tanı konmuşsa bu işlem çok daha az sayıda hastaya uygulanıyor. Her 2 hastadan birinde sadece tümörü çıkarma ve sonrasında memeye radyoterapi uygulayarak memeyi korumak mümkün olabiliyor. Çünkü uygun hastalarda meme koruyucu tedaviyle memenin tamamen çıkarılması arasında önemli bir fark yok! Cerrahi tedavileri, memeye yaklaşım ve koltukaltı lenf bezlerine yaklaşım şeklinde daha ayrıntılı inceleyebiliriz:
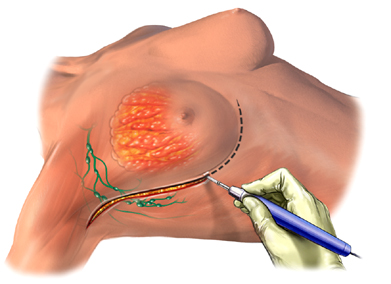
Meme kanserli hastalar, memede oluşan yinelemeler nedeniyle değil sistemik tekrarlama yani yayılım (metastaz) nedeniyle kaybediliyor. Bu anlamda, memenin tümünü almak yerine, tek tümör odaklı uygun vakalarda meme koruyucu cerrahi yöntemiyle tümörlü dokunun çıkarılması tercih ediliyor. Meme koruyucu cerrahide tümör* dokusu, etrafındaki yaklaşık 1-2 cm. normal meme dokusu ile birlikte çıkarılıyor (geniş eksizyon, tümörektomi, lumpektomi).
Memedeki o bölgenin daha geniş çıkarılmasına dayanan diğer teknikler “kadranektomi” veya “parsiyel mastektomi” olarak adlandırılıyor.
Ele gelmeyen ve kötü huylu olduğu düşünülen, mamografi veya ultrason eşliğinde telle işaretlenen kitlelerinse, tel kılavuzluğu veya ROLL (Radionuclide-Guided Occult Lesion Localisation) tekniğiyle çıkarıldıktan sonra filmi çekilerek çıkarılıp çıkarılmadığı kontrol ediliyor.
Meme koruyucu cerrahinin, genelde tümör/ meme oranı uygun erken evre (evre l-ll), ufak çaplı tek odaklı tümörlerde ve cerrahi sonrası radyoterapi görebilecek hastalarda uygulanması gerekiyor. Meme koruyucu cerrahi sonrası yıllık aynı memede yineleme (nüks) oranları yüzde 0,5-1 arası olmak üzere hastanın tümör özelliklerine göre değişiyor.
Hastalara ameliyat öncesi bilgi verildiğinden, radyoterapi yapılabileceğinden ve hastanın kontrollere geleceğinden emin olunması gerekiyor. Çünkü bu hastaların uzun süre dikkatli olarak takip edilmesi çok önemli. Hasta cerrahi sonrası kemoterapi görecekse öncelikle kemoterapisi tamamlıyor ve sonrasında radyoterapi uygulanıyor.
Mastektomi, meme koruyucu cerrahinin uygun olmadığı durumlarda başvurulan bir yöntem. Hastada koltukaltı lenf nodu tutulumu olduğunda modifiye radikal mastektomi yani memenin tamamının ve koltukaltı lenf bezlerinin büyük bir bölümünün çıkarılması söz konusu olabiliyor.
Geçmişte yaygın olarak, günümüzde ise meme koruyucu cerrahinin uygun olmadığı büyük çaplı ve/ veya memede yaygın dağılım gösteren (birden çok odaklı tümörler) tümörlü hastalar için mastektomi tercih ediliyor.
Ailesinde, 1. derece yakın akrabalarında meme kanseri olan bazı hastalarda meme kanseri kalıtsal karakter taşıyorsa, risk azaltıcı ve koruma amaçlı olarak hastalıksız memeye de mastektomi yapılabiliyor. Bu tür ameliyatlar erken evre tümörlerde, deri koruyucu veya yerleştiği yer memebaşına uzak tümörlerde, “memebaşı koruyucu mastektomi” şeklinde de gerçekleştirilebiliyor. Ayrıca bu ameliyatlarda, plastik cerrah ile işbirliği yapılarak kozmetik amaçlı eşzamanlı rekonstrüktif işlemler de uygulanabiliyor. Memebaşının korunduğu ameliyat sırasında anestezi altında ve ameliyat masasındayken hastanın memebaşına tek doz radyoterapi de (intraoperatif radyoterapi) verilebiliyor.
Meme kanseri en sık koltukaltı lenf bezlerine (bez=nod) yayılım gösteriyor. Geçmişte hastalığın evresini belirlemek için koltukaltı lenf bezlerindeki tutulumunu saptamak ve lokal kontrolü sağlamak için koltukaltındaki tüm lenf bezlerinin çıkarılması tercih ediliyordu (aksiller diseksiyon). Ancak bu işlemin, kolda şişlik (lenf ödem), omuz kısıtlılığı ve şekil bozukluğu, kol kuvvet azlığı ve kolda uyuşukluk gibi hastaların sık yakındığı yan etkilerinin bulunması araştırmacıları, başka yöntem arayışına yöneltti. Son yıllarda sadece tümör hücrelerinin bulunması en muhtemel lenf bezlerini çıkarma yöntemi olan “Sentine! Lenf Nodu Biyopsisi Tekniği” geliştirildi.
Bu teknikte ameliyat öncesi tümörün bulunduğu memeye bir radyoaktif madde enjekte ediliyor. Ameliyattan ya bir gün önce öğleden sonra ya da ameliyat sabahı lenfosintigrafi çekimi yapılması sonrası gamma prob denen radyoaktif madde dedektörü veya sayacı bir alet yardımı ile yüksek radyoaktif madde aktivasyonu veren lenf bezi veya bezleri (sentinel lenf bezi) çıkartılarak ameliyat esnasında incelenmek üzere patolojiye gönderiliyor. Ameliyat esnasında tümörün bulunduğu memeye mavi boya enjeksiyonu da yapılabiliyor. Bu durumda mavi boyalı lenf kanalı bulunup takip edilerek mavi boyalı lenf bezi veya bezleri de sentinel lenf bezi olarak çıkarılabiliyor ve aynı şekilde ameliyat esnasında patoloğa gönderiliyor. Sentinel lenf bezi tutulmuşsa aksilladaki tüm lenf bezleri çıkarılıyor. Ameliyat sırasında negatif bulunmuşsa bu şekilde bırakılıyor ve temiz olduğu düşünülen lenf bezleri çıkarılmıyor. Bu şekilde sadece sentinel lenf nodu biyopsisi uygulanan hastalarda lenf ödem, omuz hareketleri kısıtlılığı veya kolda uyuşma gibi yan etkiler çok daha az görülüyor. Ancak bu sentinel lenf nodları özel işlemlerle muamele görüyor ve negatif çıkan hastaların kesitleri ayrıca özel boyamalara tabi oluyor. Bunun sonucunda lenf bezlerinde minimal bir tutulum saptanırsa duruma göre hastaya ikinci bir ameliyat gerekiyor ve tamamlayıcı aksiller diseksiyon yapılıyor yani tüm lenf bezleri çıkarılıyor.
T1/T2 yani 5 cm’den küçük tümörlerde koltuk altı lenf bezlerinin tutulum oranı yüzde 50’nin altında oluyor. Bu nedenle sentinel lenf nodu biyopsisinin, özellikle muayene ile ve/ veya ultrasonda koltuk altında şüpheli lenf bezi yayılımı şüphesi olmayan tüm T1/T2 vakalara mutlaka uygulanması gerekiyor. Koltukaltı lenf bezlerine tümör sıçramamış hastalarda yapılan çalışmalarda sadece sentinel lenf nodu biyopsisi yapılmış veya aksiller diseksiyon yapılmış hastaların uzun dönem sonuçlarında aksiller lobi yineleme açısından bir fark bulunmadığından klinik aksilla negatif hastalarda sadece SLNB uygulanmasının standart bir girişim haline geldiğini söylemek mümkün.
Hastada koltukaltı lenf bezi tutulumu olduğunda, koltukaltı lenf bezlerinin büyük bir bölümünün çıkarılmasıdır. Bu durumda ban hastalarda lenf bezlerinin çıkarılmasına bağlı’ olarak kolda şişme, uyuşukluk, karıncalanma gibi yakınmalar görülebiliyor.

Meme onarımı, meme kanseri nedeniyle kaybedilen memenin doğal haline getirilmesi için yapılıyor. Bu yönüyle bakıldığında meme onaranının bir kozmetik ameliyat değil, bir onarım (rekonstrüksiyon) yani hastalık nedeniyle kaybedilen bir uzvun yerine konulması ameliyatı olarak görülmesi gerekiyor. Tıptaki yeni gelişmeler sayesinde artık cerrahlar doğal memeye çok benzerlik gösteren bir meme oluşturabiliyorlar. Bu anlayışa sahip gelişmiş ülkelerdeki meme kanserinin tedavi ekibinde, plastik ve rekonstrüktif cerrahi uzmanları da bulunuyor. Bu uzmanlar gerektiğinde hastanın memesini doğal haline dönüştürecek operasyonlar gerçekleştiriyorlar.
Meme kaybı, pek çok kadını psikolojik olarak olumsuz etkiliyor. Meme onarımı ameliyatlarının sonucu; çoğu hasta için adeta hayata yeni bir başlangıç olabiliyor. Bu hastaların aile ilişkileri ve cinsel yaşamları daha uyumlu hale geliyor. Ayrıca hastaların ruhsal durumlarını da güçlendirerek hastalıkla daha iyi mücadele etmelerini sağlayabiliyor.
Kanser nedeniyle memesini kaybeden hemen her kadında meme onarımı yapılabiliyor. Ancak zamanlaması değişiyor. Anında, yani mastektomi (kanserli memenin alınması) ile eş zamanlı veya daha sonraki dönemde (geç onarım) gerçekleştirilebiliyor. Ancak eş zamanlı onarımın kozmetik sonuçları çok daha iyi olabiliyor.
Meme onarımı genelde erken evre kanserlerde uygulanıyor. Erken onarımın en önemli avantajıysa meme derisi korunarak mastektomi yapılan hastada eş zamanlı olarak meme onarımının olabilmesi. Böylece memenin alınmış olmasından dolayı hastanın yaşayacağı psikolojik travmayı en aza indirmek mümkün. İşlemin diğer bir avantajıysa daha ekonomik olması.
Geç meme onarımında beklemek içinse birçok neden olabiliyor: Bazı hastalar başka bir ameliyat istemiyor. Bazı hastalar kanser teşhisini kabul etmekte zorlanırken meme onarımı seçeneğini kabul etmeyebiliyorlar. Hastaların bir kısmında ise cerrahları \ tarafından beklemeleri tavsiye edilmiş olabiliyor. Burada, özellikle cerrahi sonrası uygulanacak kemoterapi ve radyoterapiler göz önünde bulunduruluyor. Ayrıca şişmanlık, yüksek tansiyon ve sigara kullanılması gibi durumlarda da hastaya beklemesi tavsiye edilebiliyor.
Meme onarımının 3 temel aşaması bulunuyor. Bunlar sırasıyla; meme dokusunun oluşturulması, meme başı ve areolanın onarımı, memeler arası simetrinin sağlanması.

Hücrelerin bölünmelerini ve çoğalmalarını sağlayan genler hasar gördükleri için hücreler kontrolsüz ve aşırı çoğalarak kanseri oluşturur ve tüm vücuda yayılırlar.
Ancak kanserlerin sadece bir bölümü genetik orjinli yani soyaçekim ile doğrudan ilişkilidir. Döl hücrelerinde bulunan bir mutasyonun bir kuşaktan diğerine aktarılması ve vücudun tüm hücrelerinde bu hatanın taşınması ile oluşur. Kanserlerin çoğunluğu ise bir kişinin yaşam süresince oluşan rastlantısal mutasyonların birikimi sonucu oluşur.
Yani kalıtsal olsun veya olmasın, tüm meme kanserlerinde birden fazla genetik bozukluk (mutasyon) bulunmaktadır. Kalıtsal olan kanserlerde bu genetik bozukluklar döl hücreleriyle bebeğe geçer.Kalıtsal olmayan kanserlerde ise sonradan oluşur ve bir sonraki nesile geçmezler.
Saptanan meme kanserlerinin yaklaşık % 10 kalıtsaldır, yani kişinin ailesinden aldığı kanser eğilimimi artıran genler nedeniyle meme kanseri gelişmektedir.
Meme kanserlerinin yaklaşık % 90 ı ise kişinin kendisinde dışsal bir çok etki ile gelişen mutasyonlar sonucu oluşmaktadır.
Ailede genç yaşlarda (menapoz öncesinde) meme veya yumurtalık kanseri bulunması, aynı ailede iki veya daha fazla sayıda meme veya yumurtalık kanseri bulunması, her iki memede kanser bulunması meme kanserinin o ailede kalıtsal olabileceğini düşündürür. Şüphelenilen kişilerde BRCA1 ve BRCA2 gen testleri ile kalıtsal meme kanseri araştırması yapılabilir.
Hücrelerin bölünmelerini ve çoğalmalarını sağlayan genler hasar gördükleri için hücreler kontrolsüz ve aşırı çoğalarak kanseri oluşturur ve tüm vücuda yayılırlar.
Ancak kanserlerin sadece bir bölümü genetik orjinli yani soyaçekim ile doğrudan ilişkilidir. Döl hücrelerinde bulunan bir mutasyonun bir kuşaktan diğerine aktarılması ve vücudun tüm hücrelerinde bu hatanın taşınması ile oluşur. Kanserlerin çoğunluğu ise bir kişinin yaşam süresince oluşan rastlantısal mutasyonların birikimi sonucu oluşur.
Yani kalıtsal olsun veya olmasın, tüm meme kanserlerinde birden fazla genetik bozukluk (mutasyon) bulunmaktadır. Kalıtsal olan kanserlerde bu genetik bozukluklar döl hücreleriyle bebeğe geçer.Kalıtsal olmayan kanserlerde ise sonradan oluşur ve bir sonraki nesile geçmezler.
Saptanan meme kanserlerinin yaklaşık % 10 kalıtsaldır, yani kişinin ailesinden aldığı kanser eğilimimi artıran genler nedeniyle meme kanseri gelişmektedir.
Meme kanserlerinin yaklaşık % 90 ı ise kişinin kendisinde dışsal bir çok etki ile gelişen mutasyonlar sonucu oluşmaktadır.
Ailede genç yaşlarda (menapoz öncesinde) meme veya yumurtalık kanseri bulunması, aynı ailede iki veya daha fazla sayıda meme veya yumurtalık kanseri bulunması, her iki memede kanser bulunması meme kanserinin o ailede kalıtsal olabileceğini düşündürür. Şüphelenilen kişilerde BRCA1 ve BRCA2 gen testleri ile kalıtsal meme kanseri araştırması yapılabilir.

Meme kanseri tek bir hastalık çatısında değerlendirilemeyecek kadar farklı hastalık tiplerini yapısında barındırır.
Bugün için moleküler tiplerine göre tedavi yaklaşımları değişen başlıca dört farklı meme kanseri moleküler alt tipi belirlenmiştir. Bunlar daha çok hormonal tedavinin etkin olduğu hormona duyarlı Luminal A, hem hormonal tedavi hem de kemoterapinin tedavide etkin olduğu Luminal B, biyolojik ajanların kemoterapi ile birlikte tedavide etkili olduğu HER 2 belirgin, ve kemoterapinin tedavide daha etkili olduğu bilinen üçlü negatif tip meme kanserleridir.
Kanser tedavisinde bireyselleştirilmiş (kişiye özel) tedaviler önem kazanmıştır. Meme kanserinde bu farklı moleküler tiplerin olması her meme kanseri hastasının farklı tedavi yöntemleri ile daha başarılı tedavi edilmesini sağlar.
Adjuvan tedavide hastaların kemoterapi kararı aşamasında tümör dokusunda yapılan çok genli analizler gereksiz kemoterapilerin verilmesini önlemede yardımcı olmaktadır.
Meme kanserinin tedavisinde tümörün genetik özelliklerine göre farklı ilaçlar uygulanmaktadır. Genetik testler bazı hastalarda kemoterapiye gerek olmadığını da göstermektedir.
Ülkemizde yapılan bir araştırmada 21- gen analizi (Oncotype-Dx testi) ile hastaların yaklaşık yüzde 31’inde kemoterapi ve hormonoterapi uygulama kararı değişmiştir. Bu gibi testlerle tümörün verilecek ilaçlara duyarlılığı kontrol edilir ve hangi ilacın kullanılacağı, ilacın dozajı gibi kararların daha etkili olarak alınması sağlanır.
Meme kanserinde neoadjuvan tedavide özellikle HER2 pozitif meme kanseri hastalarında biyolojik ajanların kemoterapiye eklenmesi ile başarı oranı %50-60 oranlarına çıkmıştır. Anti-Her2 tedavide kullanılan biyolojik ajanların ikili (trastuzumab-pertuzumab) kullanımı ile yaygın hastalıkta gözlenen başarıdan sonra neoadjuvan tedavide de kullanılmaya başlanmıştır.
Yaygın hastalığı (metastatik) olan hastalarda kullandığımız yeni hedefli tedaviler sayesinde metastatik meme kanseri hastalarında uzun süren yüz güldürücü sonuçlar elde edilmektedir. Hormon reseptör pozitif metastatik meme kanserinde everolimus, palbosiklib, Her 2 pozitif hastalıkta Lapatinib, TDM-1, ve meme kanserinin bütün alt tiplerinde etkili eribulin, ixabepilone gibi kemoterapi ilaçları mevcut tedavilere ek tedavi şansları getirmektedir.
Birçok kanser türünde etkinliği kanıtlanan bağışıklı sistemi üzerinden etkili aşıların meme kanserinde özellikle üçlü negatif alt tipinde etkinliğini araştıran çalışmalar devam etmektedir.
Öte yandan özellikle memesi alınmayan hastalarda memeye mutlak verilmesi gereken ışın tedavisi (radyoterapi) süresi oldukça uzun olup, yaklaşık 5-6 haftayı bulmaktadır. Uygun hastalarda hipofraksiyone radyoterapi denilen yöntemle de ışın tedavisi süresi 3 haftaya indirilmektedir.
Radyoterapideki gelişmelere paralel olarak özellikle hedefli radyoterapi imkanı sağlayan yeni teknikler (Tru-beam, cyberknife, gamaknife) ile metastatik hastalıkta konvensiyonel radyoterapiye etkinlik ve yan etki açısından üstünlük sağlanmaktadır.

Meme kanseri olan kadınlar, tedavide yeni yöntemler ve tekrar oluşumu engellemek için klinik deneyler ve araştırma çalışmalarında yer almak için doktorlarıyla konuşabilirler. Bu çalışmalar her evredeki meme kanseri için mevcuttur. Devam eden çalışmalara katılan hastaların takiplerinin normal hastalara göre daha iyi yapıldığı gösterilmiştir. Hastaların katılacağı çalışmalar, etik kurallara uygun, etkinliği önceki çalışmalarla kanıtlanan yöntemlerin farklı şekillerde karşılaştırılması şeklinde yürütülen çalışmalardır. Bu nedenle hastanın öngörülen ve belirtilen riskler dışında bir durumla karşılaşması beklenmez. Çalışmalara katılım, düşünülenin aksine hastanın lehine bir durum olarak düşünülebilir. Lütfen doktorunuza hastalığınıza ve evrenize uygun katılabileceğiniz bir çalışma olup olmadığını sorunuz ve çalışmalara katılmaya çalışınız. Katılacağınız çalışmalarla ilgili ayrıntılı bilgilendirme doktorounuz tarafından yapılacaktır.
Bilim adamları, meme kanseri riskini arttıran diğer faktörleri araştırmaktadırlar.

Ameliyat, radyoterapi, kemoterapi, hormon tedavisi, biyolojik tedavi ve bu tedavilerin birleşimleri ile ilgili çalışmalar devam etmektedir.
Ameliyat : Değişik türde ameliyatlar çeşitli tedavilerle birleştirilmektedir.
Radyoterapi : Radyoterapinin tedavideki rolü araştırılmaktadır.
Kemoterapi : Araştırmacılar yeni antikanser ilaçları ve dozlarını test etmektedirler. Çeşitli ilaçlar ve değişik ilaç kombinasyonlarıyla çalışmalar devam etmektedir. Aynı zamanda ameliyattan önce ilaçları kombine etme ve kemoterapiyle hormon tedavisi veya radyoterapiyi kombine etmenin yeni yolları araştırılmaktadır.
Hormon Tedavisi : Aromatöz inhibitörler de dahil olmak üzere bir çok hormon tedavisi araştırılmaktadır.
Biyolojik Tedavi : Yeni biyolojik araştırmalar devam etmektedir. Bağışıklık sisteminin kanser hücrelerini öldürmesine yardımcı olacak kanser aşıları araştırılmaktadır.
Ek olarak, tedavilerin yan etkilerini azaltmanın ( ameliyat sonrası oluşan lenfödem, ağrı gibi) ve hastanın yaşam kalitesini arttırmanın yolları araştırılmaktadır. Üzerinde çalışılan diğer konu, sentinel lenf bezi biyopsisidir.Teknik olarak tümör çevresine radyoaktif madde ve/veya mavi boya enjekte edilir. Bu maddeler ilk önce lenf sisteminden geçerek kanser hücrelerinin yayılabileceği ilk lenf bezine veya bezlerine gider. Sentinel lenf bezini bulmak için cerrah koltukaltında mavi boyayı arar ve/veya radyoaktif maddeyi bulmak için tarayıcıyı kullanır. Cerrah sadece mavi boya ve/veya radyoaktif madde bulunan lenf bezlerini alır. Bulunan sentinel lenf bezinde kanser yayılımının saptanması durumunda aksiller disseksiyon yapılır. Sentinel lenf bezinde kanser yayılımının olmadığı durumda aksiller disseksiyon yapılmaz, böylece lenfödem gibi komplikasyonların görülme sıklığı anlamlı olarak azalır.

Günümüzde, memede kanser olabilecek değişiklikleri teşhiste en etkili yöntem, mamografidir. Standart mamografinin yanı sıra Dijital mamografi ile görüntüler bilgisayar monitöründe gösterilip geliştirilebilir. Görüntüler ayarlanabildiğinden doktor anormal dokuyu daha iyi tespit edilebilir.
Araştırmacılar, meme dokularının ayrıntılı görüntülerini göstermek için manyetik rezonans görüntüleme (MRI) ve pozitron emisyon tomografisi (PET) gibi teknikleri araştırmaktadır.
Ek olarak, tümör belirteçleri üzerinde de çalışılmaktadır. Bunlar, kanser olan insanlarda olağandışı düzeylerde saptanabilen tetkiklerdir. Tümör belirteçleri, kanda, ya da memeden alınan bir sıvıda bulunabilir. Bazıları, meme kanseri hastalarında tedaviden sonra, hastalığın takibinde kullanılabilir. Bugün için yazık ki hiçbir tümör belirteci meme kanserinde sürekli kullanılacak kadar güvenilir değildir.
Duktal Lavaj üzerinde çalışmalar sürmektedir. Bu teknikle, meme kanallarından hücre örnekleri toplanır. Memebaşından süt kanallarına bir sonda (çok ince bükülebilir bir tüp) sokulur. Sonda yardımıyla süt kanallarının içi serum fizyolojik ile yıkanır. Solüsyon geri çekildiğinde, süt kanalların içindeki hücreleri içerir. Bu hücreler, meme kanseri veya yüksek risk oluşturabilecek değişiklikler için mikroskop altında incelenir.

Bilim adamları, meme kanserini önleyecek ilâçlar üzerinde çalışmaktadır.
Yapılan bir çalışmada, östrojen reseptörü antagonisti olan ve meme kanseri tedavisinde kullanılan Tamoksifen’in, yüksek meme kanseri riski olan kadınlarda meme kanseri gelişimini azalttığı görülmüştür. Östrojen reseptörü, meme kanserli hastaların 2/3 ünde memedeki kanser hücrelerinin yüzeyinde bulunur. Bunların Tamoksifen’le tutulması, vücuttaki östrojenin yeni kanserin gelişmesine neden olmasını önler.
STAR adı verilen başka bir çalışmada, Raloksifen adlı ilâcın, meme kanserini azaltmada Tamoksifen’e yakın etkili olduğu, ayrıca kemik erimesini önlediği belirlenmiştir.
STAR çalışması, menopoz evresine girmiş, 35 yaşından büyük ve yüksek riskli kadınlar üzerinde yapılmıştır.

Yeni yapılan bir araştırmaya göre kanser tanısı sonrası Tip 2 diyabet hastalarında uygulanan diyet kısıtlamaları hem meme kanseri oluşumunu hem de meme kanserine bağlı ölüm riskini azaltıyor. Amerika Birleşik Devletleri’nin San Antonio şehrinde her yıl yapılan meme kanseri sempozyumunda sunulan bilimsel çalışmada, meme kanseri tanısından sonra beslenme şeklinde değişiklik yapanlarda meme kanserine bağlı ölüm riskinin yüzde 20 azaldığını vurgulandı. Araştırmaya göre diyet değişikliği tüm kanserlere bağlı ölüm riskini yüzde 31 oranında azaltıyor. Bu çalışmada kanser hastalarına Tip 2 diyabet hastalarına uygulanan şeker kısıtlama diyetleri önerilmiş ve bu çalışma Harvard Tıp Fakültesi tarafından denetlenmiştir. Çünkü Tip 2 diyabet hem meme kanseri için bir risk faktörüdür, hem de meme kanseri sonrası Tip 2 diyabet gelişmesi ihtimali de yüksektir 8320 meme kanseri hastasının değerlendirildiği bu çalışmada hastalar her 2 ile 4 yılda bir, perhizlerinin nasıl olduğu ile ilgili anketleri doldurmuşlar ve araştırmacılar da meme kanseri sonrası şeker yoksunu perhize dikkat eden kişilerle, etmeyenler arasında meme kanserinin seyri ve meme kanseri tanısı konulmayan bireylerde de meme kanserinin oluşumuyla ilgili bilgileri değerlendirmişlerdir. Diyabetle uyumlu perhizde daha çok kepek alınması, kahve, kuruyemiş, taze sebze-meyve tüketilmesi, doymuş yağların daha az alınması, kırmızı etin daha az yenmesi, diyet içeceklerin daha az içilmesi ve meyve sularının daha az içilmesi şeklinde uygulanan diyetin genel popülasyonda şeker hastalığı gelişimini yüzde 40 oranında azalttığının gösterilmesiyle birlikte kanser üzerine etkisi araştırılmıştır. Çalışmada toplam 13 yıllık bir takipte takip edilen hastaların diyabet riskini azaltıcı diyet uygulayanlarda meme kanserine bağlı ölüm riski yüzde 13 azaltılmış, tüm ölüme bağlı sebeplerde ise yüzde 31 azalma sağlanmıştır. Meme kanseri tanısından sonra bu tür diyet değişikliği yapanlarda meme kanserine bağlı risk yüzde 20, tüm ölümlere bağlı risk ise yüzde 14 oranında azalmıştır.
Meme dokusundan bir örnek alınarak, bu örneğin mikroskop altında incelenmesi ve böylece meme kanseri olup olmadığının araştırılması meme biyopsisi sayesinde gerçekleştirilebilmektedir. Genellikle meme muayenesi sonucunda bir yumru bulunmasıyla ya da mamografi, ultrasonografi ve MR gibi görüntüleme yöntemleriyle şüpheli bir alanın tespit edilmesiyle meme biyopsisi yapılması gerekli olmaktadır. Meme biyopsisi ile alınan meme dokusu örneği patolog tarafından incelenmektedir ve böylece meme kanserinin olup olmadığı kesinleştirilebilmektedir. Meme biyopsisini yapmanın birçok farklı yöntemi vardır. MR rehberliğinde biyopsiyapılması da bu yöntemlerden bir tanesidir.
Memenin MR ile incelenmesi, meme kanseri tespit edilen kadınlarda ameliyat yapılmadan önce memede başka bir odak olup olmadığının tespit edilmesi ya da yüksek risk faktörlerine sahip olan kadınlarda tarama yapılması amacıyla kullanılmaktadır. Başka görüntüleme yöntemleri ile saptanamayan şüpheli bulgular, MR yöntemi ile kolayca saptanabilmektedir. Yakın bir zamana kadar ülkemizde sadece MR’da görülebilen bulgulara biyopsi yapılamamaktaydı. Bu hastalar hekim tarafından yakından gözetim altında tutuluyor ve belirli bir süre endişe içerisinde beklemek zorunda kalıyorlar ya da gereksiz bir yere ameliyat olmak, anestezi almak zorunda kalıyorlardı. Hatta kimi zaman memede ne olduğu tam olarak bilinemeyen bulgular saptandığı için meme kanserli kadınlara koruyucu tedavi uygulanamıyor ve bu kadınların memesinin tamamen alınması tercih ediliyordu. Artık kolayca uygulanabilen MR rehberliğinde biyopsi sayesinde MR ile tespit edilmiş olan kitlelere biyopsi yapılabiliyor ve kesin olarak konulan teşhis ile kadınlar endişe içerisinde beklemeden, gereksiz tedavi ve ameliyatlara maruz kalmıyorlar.
Ülkemizde sınırlı sayıda olan merkezlerde yapılabilen MR rehberliğinde biyopsi hastalar meme MR çekimlerinde olduğu gibi yüz üstü yatar. Bilgisayar yardımıyla şüpheli alanın koordinatları üç boyutlu bir şekilde belirlenmektedir. Koordinatları belirlenen bölgeye iğne biyopsisi veya ameliyat öncesinde işaretleme yapılabilmektedir.
MR rehberliğinde biyopsi uygulaması ülkemizde yeni yeni uygulanmaya başlayan bir yöntem olduğu için sadece belirli sayıda merkezlerde gerçekleştirilebilmektedir. Bu biyopsi tekniği diğer biyopsi tekniklerinden pek farklı olmasa da, işlem yapılırken özel MR cihazı ve biyopsi aparatları gerekli olmaktadır. Bu faktörler de sistemin dezavantajları arasında sayılmaktadır. MR rehberliğinde biyopsi uygulaması meme kanseri teşhisinde arada kalmış olan hastalara umut sağlayan yeni imkanlar içerisinde sayılmaktadır.
Tüm biyopsilerde olduğu gibi MR rehberliğinde biyopsi uygulaması sonrasında da hastalar ağrı hissetmemektedir. Eğer hafif derecede bir ağrı hissedilirse de kan sulandırıcı etkisi olmayan ağrı kesiciler kullanılabilmektedir. Genellikle biyopsi sonrasında hastalar günlük yaşamlarına kolaylıkla devam edebilmektedirler. Çok özel durumlar haricinde, çalışan kadınlar işlerine geri dönebilmekte, biyopsi sebebiyle herhangi bir sıkıntı hissetmemektedirler. MR rehberliğinde biyopsi uygulamasında uygun teknikler kullanılması sebebiyle, herhangi bir komplikasyon oluşması riski oldukça düşüktür. En sık görülmekte olan komplikasyon ise biyopsinin yapıldığı bölgede kanama oluşmasıdır. Bu durum özellikle kan sulandırıcı etkisi olan ilaç kullanan kişilerde daha sık görülmektedir. Bu nedenle hastaların MR rehberliğinde biyopsi uygulaması yapılmadan önce hekimlerine kullandıkları ilaçlar konusunda bilgi vermeleri gerekmektedir. Biyopsi sonrasında meydana gelen kanama ise herhangi bir müdahaleye gerek olmadan kendiliğinden iyileşmektedir.
MR eşliğinde biyopsi ya da diğer biyopsi türleri ile elde edilen doku örneklerinin incelenmesi birkaç gün sürebilmektedir. Yani sonuçlar hemen elde edilememektedir. Biyopsi sonrasında elde edilen dokular, vücut dokularının analizi konusunda uzman olan patologlar tarafından incelenir. Bu inceleme sırasında mikroskop ve diğer özel cihazlar kullanılmaktadır. Doku örneklerini inceledikten sonra patolog elde ettiği sonuçları bir rapor hazırlayarak açıklar ve ilgili hekime gönderir. Patoloji raporunda MR eşliğinde biyopsi veya biyopsi türleri ile hastadan alınmış olan doku örneklerinin boyutu, rengi ve kıvamı ile birlikte biyopsi yapılan alanda kanser hücrelerinin yer alıp almadığı ve tespit edilen hastalığın özellikleri detaylı bir şekilde açıklanmaktadır.
Yapılmış olan meme biyopsisinde sonuçların kanser çıkmadığı durumlarda, memede bulunan kitlenin gerçekten iyi huylu olduğu konusunda radyoloji ve patoloji uzmanı ile meme cerrahının fikir birliğine varıp varmadıkları önemlidir. Kimi zaman hastanın tedavisinde rol alan bu uzmanlar farklı görüşlere sahip olabilmektedirler. Böyle bir durum söz konusu ise daha kesin sonuçlar elde edilebilmesi için detaylı tetkikler ya da ameliyat yapılması gerekebilmektedir.
Patoloji raporunda meme kanseri teşhisi yapıldıysa, ne tür bir kanser olduğu, hormon reseptörlerinin pozitif ya da negatif olup olmadığı gibi detaylı bilgiler de yer alacaktır. Patoloji raporunda kanserin evresi ve türüne göre hekimler hastalarına ve tümöre özel bir tedavi planı oluşturmaktadırlar. Bu nedenle MR eşliğinde biyopsi ya da diğer biyopsi türleri ile elde edilen doku örneklerinin detaylı ve özenli bir şekilde incelenmesi gerekmektedir. İnceleme sonucunda elde edilen bilgilere göre hastanın sağlık durumu değerlendirilecek ve gerekli tedaviye hemen başlanacaktır.
Meme kanserinde belirli risk faktörlerine sahip olan kadınların hastaya özgü risk analizi sonrasında, uygun takip ve tarama programına alınması erken teşhis için hayati önem arzeder. Mutasyonu bulunan (BRCA 1 ve BRCA 2 gibi) ve ameliyat ile risk azaltıcı cerrahi kararı verilen ancak böylesi bir girişim yapılmayan hastalarda MR takibi yapılabilmektedir. Ayrıca, yüksek aile öyküsü, memede prekanseröz lezyonların saptanması gibi nedenlerden dolayı MR çekilen ve şüpheli bir lezyon bulunan hastalarda tüm bulgular topluca değerlendirilir. MR da görülen lezyonun, ultrasonografi veya mamografi ile bulunması durumunda, göreceli olarak daha kolay olan ultrasonografi veya mamografi altında biyopsi yapılması ile tanı konulabilir. Ancak, şüpheli lezyonun,
MR dışında görüntülenememesi durumunda MR altında biyopsi yapılması gerekebilir. MR altında biyopsi ile, mamografi ve ultrasonografide görünemeyen tümörlerin tanısı konabilir. Bunun dışında, meme kanseri tanısı konulan hastalarda, aynı memede veya karşı memede MR ile bulunan şüpheli ek odakların, ameliyat önvcesinde tanısının kesinleştirilmesinde MR altında biyopsi yapılabilmesi oldukça önemlidir. MR altında biyopsi imkanı olmadığı ve ek odakların tümör olup olmadığının kesinleştirilemediği durumlarda olası sonuçlar da hasta ile tartışılmalıdır. Meme kanseri tanısı konulan hastalarda, MR ile saptanan ek odaklar, kanser olmayabilir, bu durumda biyopsi yapılmadan yapılacak daha radikal bir girişim, gereğinden fazla bir girişim olarak nitelendirilebilir. Aksi durum da söz konusu olabilir. MR çekilen ve MR da şüpheli olarak nitelendirilen odakların dikkate alınmadığı, biyopsi ile sonucun kesinleştirilmediği ve takip yapılan hastalarda, bu oluşumların tümör olabileceği hatırdan çıkarılmamalıdır.
Kemoterapi ilaç tedavisi, kanser hücrelerini öldürücü ilaçlarla yapılan tedavidir. Bu ilaçlar ağızdan veya damardan verildikten sonra tüm vücuda yayılır. Genellikle, aynı anda birkaç ilaç birlikte verildiğinde daha etkili olduklarından, değişik kombinasyonlar halinde verilirler. Kemoterapi, belirli bir süre verilir ve sonra ara verilir. Bu aralarda hastanın kendisini toparlaması sağlanır. Daha sonra tekrar bir süre ilaç verildikten sonra ara verilir.
Bazı olgularda lokal olarak yapılan cerrahi tedaviye ek olarak, ilaç tedavisi de eklemek gerekebilir. Hastalarda cerrahi tedavi sonrası yapılan tetkiklerde, herhangi bir bölgede kanser kalmamış olsa bile, koruyucu önlem olarak bir süre ilaç tedavisi yapılabilir.
Kemoterapinin hangi durumlarda, hangi ilaçlarla ne süre ile yapılacağı genellikle medikal onkologlarca düzenlenir.

Tümör hücrelerinin büyümesini durdurmak veya yok etmek amacıyla yapılan ilaç tedavisine kemoterapi adı verilir.
Cerrahi ve radyoterapi meme kanserinin lokal tedavisini sağlarken, kemoterapi ve hormonoterapi sistemik tedaviyi amaçlamaktadır.
Kemoterapi birçok hastada cerrahi tedaviyi destekleyen (adjuvan) bir yaklaşımdır ancak bazı durumlarda (örneğin yaygın hastalıkta – meme kanserinin en sık yayılım gösterdiği bölgeler kemik, karaciğer, akciğer ve beyindir) primer tedavi rolü üstlenir. Meme kanserinin kemoterapisi halen dünya üzerinde en fazla üzerinde araştırma yapılan konulardan biridir. Meme kanserinin cerrahi tedavisinden (mastektomi-memenin alınması veya kitlenin çıkartılması-lumpektomi) sonra yapılan adjuvan kemoterapi meme kanserinin yeniden oluşma riskini azaltmakta ve hayatta kalım süresini artırmaktadır.
Meme kanseri kemoterapisi sıklıkla birkaç ajanın beraber ve damar yoluyla verildiği tedavi şemalarını içerir. Tek başına verilmelerine oranla kombinasyon kemoterapilerinin başarısının çok daha yüksek olduğu saptanmıştır.
Kemoterapi yapılmasına nasıl karar verilir?Kemoterapi yapılıp yapılmayacağına operasyonda çıkarılan tümör kitlesinin patolojik incelenmesinden sonra karar verilir. Tümör çapı, lenf bezi tutulumunun olup olmadığı ve varsa adedi, tümör hücresine ait bazı özellikler ve hormon reseptörleri değerlendirilir.
Meme kanseri tedavisinde uygulanan kemoterapiye sıklıkla operasyondan sonraki 2.-3. haftada başlanır. Yara iyileşmesinde problem olması kemoterapiyi geciktirebilir, bu tercih edilen bir durum değildir.
Radyoterapi de planlanıyorsa kemoterapi bittikten sonra veya kemoterapiye ara verilerek (tedavi şemasının yarısı bittiğinde) yapılabilir.
Tercih edilen kemoterapi şemasına göre 4 , 6 veya 8 kür olabilir. Genellikle iki tedavi dönemi arasında 3 hafta beklenir. Kemoterapi kemik iliğini baskılayabileceği ve vücudun savunma sistemini olumsuz etkileyebileceği için her tedavi öncesinde bazı kan testleri yapılır.
Meme kanserinde uygulanan kemoterapinin yararları, bu tedavinin getireceği risklerden veya yan etkilerinden daha fazladır. Uygulanan ilaçlara, dozlarına ve kemoterapi şemalarına göre yan etkileri değişebilir.Hemen tüm yan etkiler, geçicidir.